X
Код презентации скопируйте его
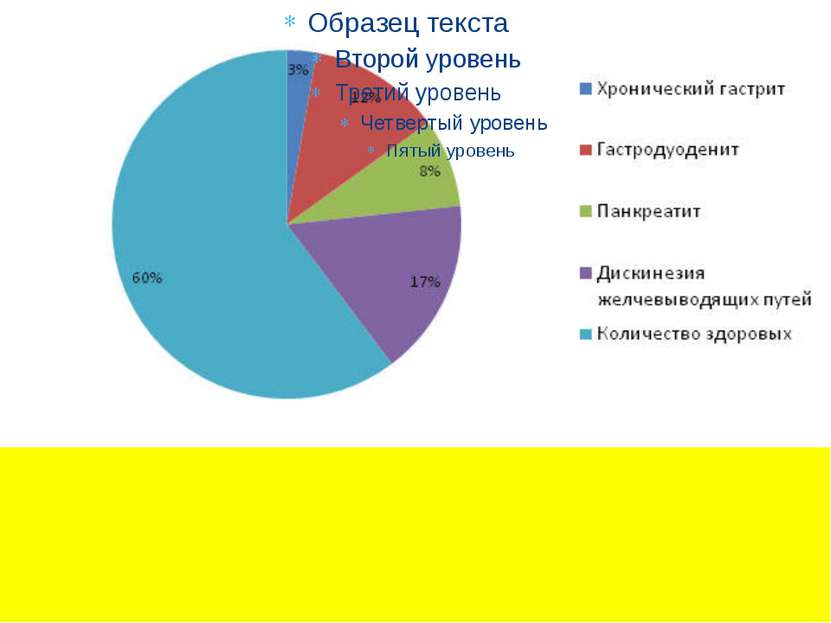
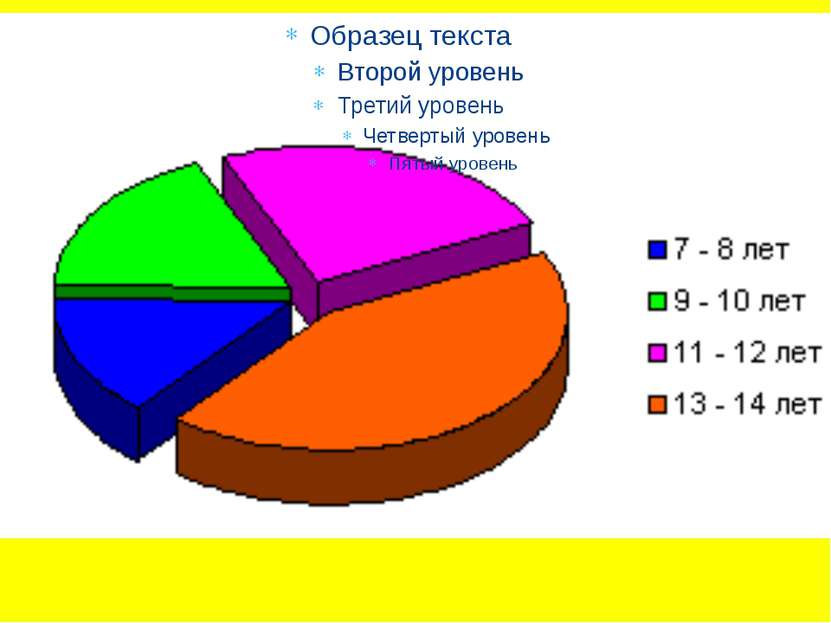
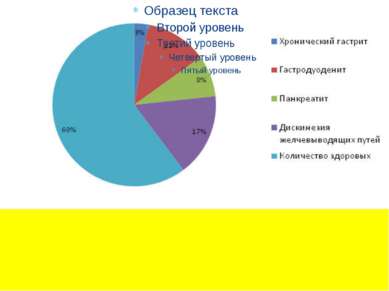
Дискинезией желчевыводящих путей у детей
Скачать эту презентациюПрезентация на тему Дискинезией желчевыводящих путей у детей
Скачать эту презентациюCлайд 4
 Дискинезия желчевыводящих путей и желчного пузыря — это функциональное расстройство двигательной функции желчного пузыря и внепеченочных протоков. В буквальном переводе слово «дискинезия» означает «нарушение движения». Дискинезии желчевыводящих путей (ДЖВП) представляют собой функциональные нарушения моторики желчного пузыря.
Дискинезия желчевыводящих путей и желчного пузыря — это функциональное расстройство двигательной функции желчного пузыря и внепеченочных протоков. В буквальном переводе слово «дискинезия» означает «нарушение движения». Дискинезии желчевыводящих путей (ДЖВП) представляют собой функциональные нарушения моторики желчного пузыря.
Cлайд 5
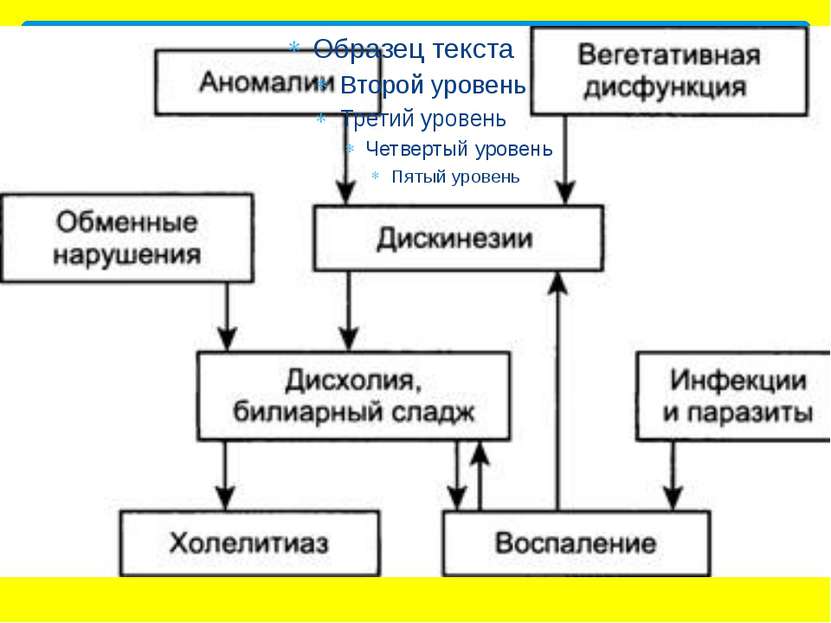
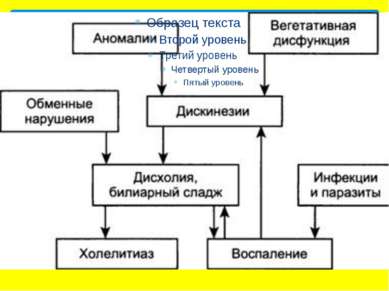
 Причины заболевания — аномалии развития желчного пузыря и желчных протоков, перетяжек, сужений, клапанов нарушение функции центральной нервной системы, различные болезни внутренних органов, перенесенные инфекции, нарушения режима питания, интоксикация организма и аллергия.
Причины заболевания — аномалии развития желчного пузыря и желчных протоков, перетяжек, сужений, клапанов нарушение функции центральной нервной системы, различные болезни внутренних органов, перенесенные инфекции, нарушения режима питания, интоксикация организма и аллергия.
Cлайд 7
 несовершенство и незрелость нервной системы, характерное для детского возраста; наследственно обусловленная высокая возбудимость и лабильность нервной системы, характеризующаяся нарушением тонуса ее вегетативного компонента (периферической нервной системы) и мышечной слабостью; вегетоневроз, приводящий к дискоординации сокращений желчного пузыря и его сфинктерного аппарата. предрасполагающими факторами в развитии ДЖВП являются:
несовершенство и незрелость нервной системы, характерное для детского возраста; наследственно обусловленная высокая возбудимость и лабильность нервной системы, характеризующаяся нарушением тонуса ее вегетативного компонента (периферической нервной системы) и мышечной слабостью; вегетоневроз, приводящий к дискоординации сокращений желчного пузыря и его сфинктерного аппарата. предрасполагающими факторами в развитии ДЖВП являются:
Cлайд 8
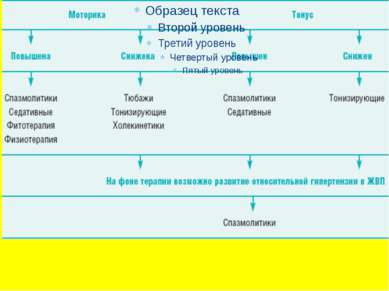
 Различают гипотоническую и гепертоническую формы дискинезии желчного пузыря. В первом случае пузырь плохо сокращается и желчь из него постоянно вытекает. Во втором случае пузырь сокращен и не выделяет желчи. В зависимости от происхождения выделяют два вида ДЖВП - первичную и вторичную.
Различают гипотоническую и гепертоническую формы дискинезии желчного пузыря. В первом случае пузырь плохо сокращается и желчь из него постоянно вытекает. Во втором случае пузырь сокращен и не выделяет желчи. В зависимости от происхождения выделяют два вида ДЖВП - первичную и вторичную.
Cлайд 9
 Ведущим клиническим симптомом ДЖВП является приступообразная боль в области правого подреберья, иногда иррадиирующая в правое плечо, лопатку. Боль, как правило, появляется после погрешностей в диете, физической нагрузки, эмоционального стресса. Она непродолжительная, легко купируется спазмолитическими средствами. СИМПТОМЫ
Ведущим клиническим симптомом ДЖВП является приступообразная боль в области правого подреберья, иногда иррадиирующая в правое плечо, лопатку. Боль, как правило, появляется после погрешностей в диете, физической нагрузки, эмоционального стресса. Она непродолжительная, легко купируется спазмолитическими средствами. СИМПТОМЫ
Cлайд 10
 Во время приступа больной малыш может быть беспокойным, у него отмечается тошнота, реже рвота, сердцебиение, головная боль, полиурия. При пальпации живота во время приступа и после него болезненность максимально выражена в точке проекции желчного пузыря (симптом Кера). Клиника:
Во время приступа больной малыш может быть беспокойным, у него отмечается тошнота, реже рвота, сердцебиение, головная боль, полиурия. При пальпации живота во время приступа и после него болезненность максимально выражена в точке проекции желчного пузыря (симптом Кера). Клиника:
Cлайд 11
 Вне обострения пальпация живота безболезненна или отмечается незначительная болевая чувствительность в области правого подреберья. Печень не увеличена. Явления интоксикации, если они выражены, обусловлены основным заболеванием. В межприступном периоде дети чувствуют себя хорошо, однако периодически жалуются на непродолжительную боль спастического характера в эпигастрии, правом подреберье и нередко в околопупочной области после приема раздражающей пищи, газированных напитков и холодных продуктов. Клиника:
Вне обострения пальпация живота безболезненна или отмечается незначительная болевая чувствительность в области правого подреберья. Печень не увеличена. Явления интоксикации, если они выражены, обусловлены основным заболеванием. В межприступном периоде дети чувствуют себя хорошо, однако периодически жалуются на непродолжительную боль спастического характера в эпигастрии, правом подреберье и нередко в околопупочной области после приема раздражающей пищи, газированных напитков и холодных продуктов. Клиника:
Cлайд 12
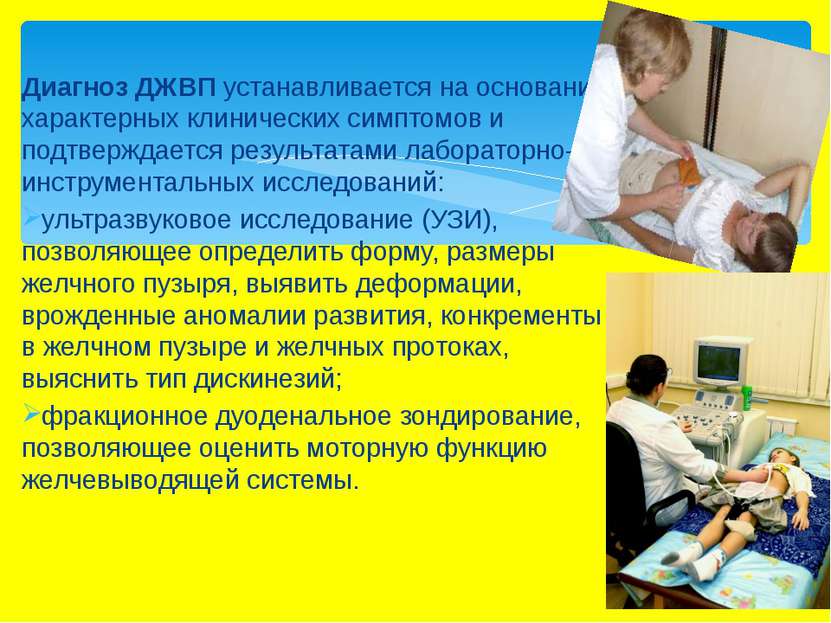
 Диагноз ДЖВП устанавливается на основании характерных клинических симптомов и подтверждается результатами лабораторно-инструментальных исследований: ультразвуковое исследование (УЗИ), позволяющее определить форму, размеры желчного пузыря, выявить деформации, врожденные аномалии развития, конкременты в желчном пузыре и желчных протоках, выяснить тип дискинезий; фракционное дуоденальное зондирование, позволяющее оценить моторную функцию желчевыводящей системы.
Диагноз ДЖВП устанавливается на основании характерных клинических симптомов и подтверждается результатами лабораторно-инструментальных исследований: ультразвуковое исследование (УЗИ), позволяющее определить форму, размеры желчного пузыря, выявить деформации, врожденные аномалии развития, конкременты в желчном пузыре и желчных протоках, выяснить тип дискинезий; фракционное дуоденальное зондирование, позволяющее оценить моторную функцию желчевыводящей системы.
Cлайд 13
 В основе терапии больных детей с ДЖВП лежит комплексный подход. Проводятся мероприятия по нескольким направлениям: санация очагов хронической инфекции; противопаразитарная терапия; нормализация защитных сил организма за счет восстановления нормального режима и питания; снижение аллергизации; ликвидация гиповитаминоза и дисбактериоза кишечника. Лечение
В основе терапии больных детей с ДЖВП лежит комплексный подход. Проводятся мероприятия по нескольким направлениям: санация очагов хронической инфекции; противопаразитарная терапия; нормализация защитных сил организма за счет восстановления нормального режима и питания; снижение аллергизации; ликвидация гиповитаминоза и дисбактериоза кишечника. Лечение
Cлайд 14
 В лечении ДЖВП значительную роль играет регулирование двигательного режима (ограничение двигательных нагрузок в период обострения, обязательный дневной отдых), положительный эмоциональный фон, щадящая диета. При любом типе дискинезий исключают жареные, острые блюда, жирные сорта мяса и рыбы, маринады, копчености, консервы, изделия из сдобного и слоеного теста. Лечение
В лечении ДЖВП значительную роль играет регулирование двигательного режима (ограничение двигательных нагрузок в период обострения, обязательный дневной отдых), положительный эмоциональный фон, щадящая диета. При любом типе дискинезий исключают жареные, острые блюда, жирные сорта мяса и рыбы, маринады, копчености, консервы, изделия из сдобного и слоеного теста. Лечение
Cлайд 15
 Лечебное питание. Питание должно быть химически, механически и термически щадящим (диета 5). Принимать пищу рекомендуется до 5-6 раз в сутки для обеспечения ритмичного отделения желчи. При этом учитывается утренний и вечерний прием кисломолочных продуктов: кефира, ряженки, йогурта и др. Ужин следует давать детям за 2-3 часа до сна и без обильных мясных блюд. При ДЖВП недопустимо переедание!
Лечебное питание. Питание должно быть химически, механически и термически щадящим (диета 5). Принимать пищу рекомендуется до 5-6 раз в сутки для обеспечения ритмичного отделения желчи. При этом учитывается утренний и вечерний прием кисломолочных продуктов: кефира, ряженки, йогурта и др. Ужин следует давать детям за 2-3 часа до сна и без обильных мясных блюд. При ДЖВП недопустимо переедание!
Cлайд 16
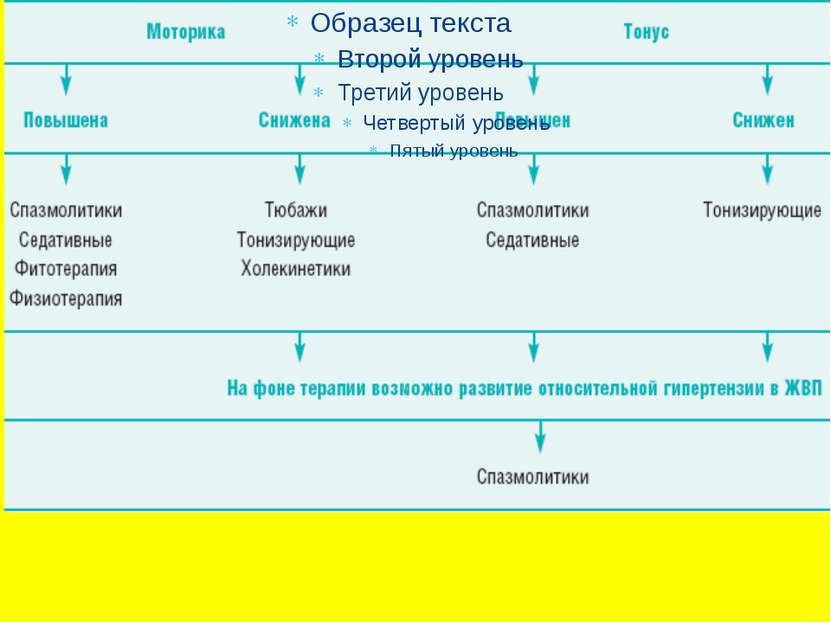
 Медикаментозная терапия. С самых первых дней лечения проводится коррекция состояния вегетативной нервной системы. При гипертоническом и гиперкинетическом типе ДЖВП назначают седативные средства: бромиды, настой валерианы, пустырника. Так же используют тонизирующие препараты: экстракт элеутерококка, настойку жень-шеня, лимонника. Антибактериальная терапия при данной патологии не показана.
Медикаментозная терапия. С самых первых дней лечения проводится коррекция состояния вегетативной нервной системы. При гипертоническом и гиперкинетическом типе ДЖВП назначают седативные средства: бромиды, настой валерианы, пустырника. Так же используют тонизирующие препараты: экстракт элеутерококка, настойку жень-шеня, лимонника. Антибактериальная терапия при данной патологии не показана.
Cлайд 17
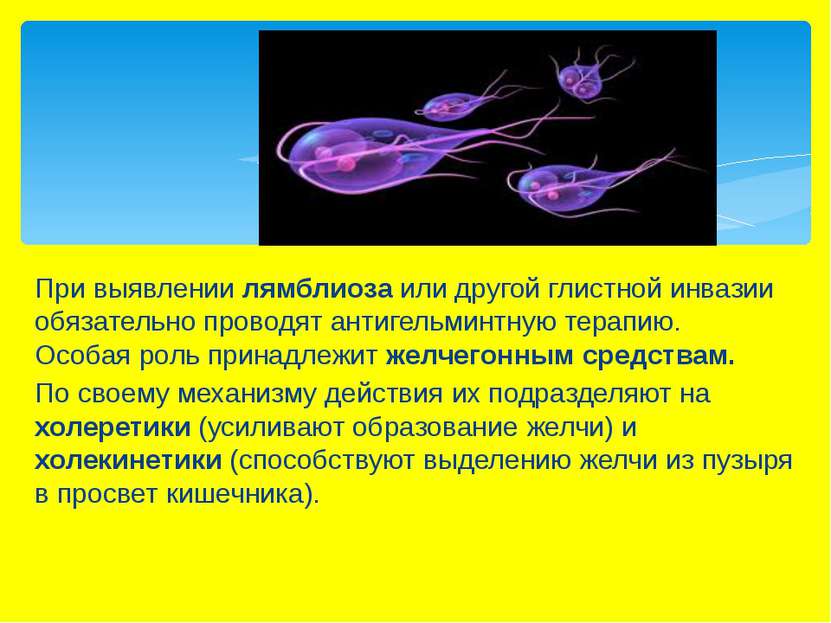
 При выявлении лямблиоза или другой глистной инвазии обязательно проводят антигельминтную терапию. Особая роль принадлежит желчегонным средствам. По своему механизму действия их подразделяют на холеретики (усиливают образование желчи) и холекинетики (способствуют выделению желчи из пузыря в просвет кишечника).
При выявлении лямблиоза или другой глистной инвазии обязательно проводят антигельминтную терапию. Особая роль принадлежит желчегонным средствам. По своему механизму действия их подразделяют на холеретики (усиливают образование желчи) и холекинетики (способствуют выделению желчи из пузыря в просвет кишечника).
Cлайд 18
 холензим, аллохол, холагон, фламин. К холеретикам относятся и препараты химического синтеза: циквалон, оксафенамид. Все эти препараты применяют не более 2-3 недель, после чего препарат необходимо сменить. В качестве гидрохолеретиков рекомендуют слабоминерализованные воды (2-5 г/л). Воду следует принимать в теплом дегазированном виде за 1 час до еды. Применение лекарственных растений: барбарис обыкновенный, бессмертник песчаный, кукурузные рыльца, мята перечная, календула лекарственная, шиповник майский (сборы из них). истинные холеретики:
холензим, аллохол, холагон, фламин. К холеретикам относятся и препараты химического синтеза: циквалон, оксафенамид. Все эти препараты применяют не более 2-3 недель, после чего препарат необходимо сменить. В качестве гидрохолеретиков рекомендуют слабоминерализованные воды (2-5 г/л). Воду следует принимать в теплом дегазированном виде за 1 час до еды. Применение лекарственных растений: барбарис обыкновенный, бессмертник песчаный, кукурузные рыльца, мята перечная, календула лекарственная, шиповник майский (сборы из них). истинные холеретики:
Cлайд 19
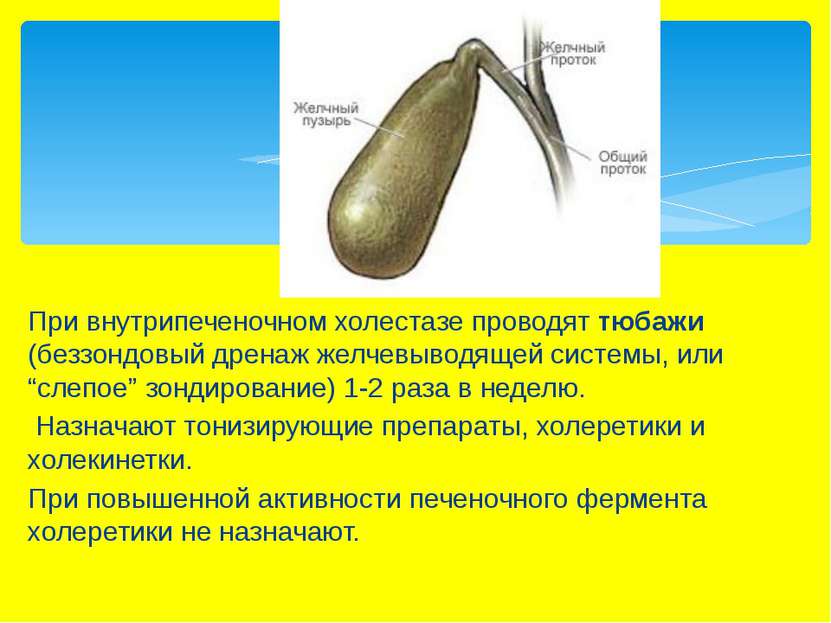
 При внутрипеченочном холестазе проводят тюбажи (беззондовый дренаж желчевыводящей системы, или “слепое” зондирование) 1-2 раза в неделю. Назначают тонизирующие препараты, холеретики и холекинетки. При повышенной активности печеночного фермента холеретики не назначают.
При внутрипеченочном холестазе проводят тюбажи (беззондовый дренаж желчевыводящей системы, или “слепое” зондирование) 1-2 раза в неделю. Назначают тонизирующие препараты, холеретики и холекинетки. При повышенной активности печеночного фермента холеретики не назначают.
Cлайд 20
 В первую очередь следует широко использовать мероприятия, направленные на повышение общего тонуса организма - лечебную физкультуру, водные стимулирующие процедуры, массаж. Назначаются тонизирующие препараты: настойка женьшеня, экстракт элеутерококка, настойка аралии, пиридоксин в комбинации с лактатом магния. В качестве холекинетика при проведении тюбажа могут быть использованы сырые яичные желтки (1-2 штуки), растительные масла в теплом виде по 15-30 мл, 25% раствор сорбита или ксилита по 30-50 мл, свекольный сок по 50-100 мл. При этом не следует использовать грелку, поскольку местные тепловые процедуры обладают спазмолитическим действием. лечение детей с гипокинетически-гипотонической дискинезией :
В первую очередь следует широко использовать мероприятия, направленные на повышение общего тонуса организма - лечебную физкультуру, водные стимулирующие процедуры, массаж. Назначаются тонизирующие препараты: настойка женьшеня, экстракт элеутерококка, настойка аралии, пиридоксин в комбинации с лактатом магния. В качестве холекинетика при проведении тюбажа могут быть использованы сырые яичные желтки (1-2 штуки), растительные масла в теплом виде по 15-30 мл, 25% раствор сорбита или ксилита по 30-50 мл, свекольный сок по 50-100 мл. При этом не следует использовать грелку, поскольку местные тепловые процедуры обладают спазмолитическим действием. лечение детей с гипокинетически-гипотонической дискинезией :
Cлайд 22
 Рекомендуются минеральные воды высокой минерализации (Нафтуся, Трускавецкая, Моршинская и др.), газированные, в холодном виде, 2-3 раза в день в течение 1-1,5 месяцев. Хороший лечебный эффект оказывают физиотерапевтические процедуры: диадинамотермия, электрофорез с сульфатом магния на область печени.
Рекомендуются минеральные воды высокой минерализации (Нафтуся, Трускавецкая, Моршинская и др.), газированные, в холодном виде, 2-3 раза в день в течение 1-1,5 месяцев. Хороший лечебный эффект оказывают физиотерапевтические процедуры: диадинамотермия, электрофорез с сульфатом магния на область печени.
Cлайд 23
 Лечение детей с ДЖВП проводят до полной ликвидации застоя желчи и признаков нарушения желчеоттока. При сильно выраженных болях желательно 10-14 дней лечить ребенка в условиях стационара, а затем – в условиях местного санатория. Длительность диспансерного наблюдения детей с ДЖВП - не менее двух лет. Показано оздоровление в бальнеологических санаториях (1 раз в год).
Лечение детей с ДЖВП проводят до полной ликвидации застоя желчи и признаков нарушения желчеоттока. При сильно выраженных болях желательно 10-14 дней лечить ребенка в условиях стационара, а затем – в условиях местного санатория. Длительность диспансерного наблюдения детей с ДЖВП - не менее двух лет. Показано оздоровление в бальнеологических санаториях (1 раз в год).
Cлайд 24
 Профилактической мерой после основных лечебных процедур становится диета. Она строится на ограничении количества животных жиров и рафинированных углеводов в рационе, обогащении пищевыми волокнами, достаточном приеме жидкости. Такой же диеты следует придерживаться после удаления желчного пузыря, САМОЕ ГЛАВНОЕ НЕ ПЕРЕЕДАНИЕ!!!
Профилактической мерой после основных лечебных процедур становится диета. Она строится на ограничении количества животных жиров и рафинированных углеводов в рационе, обогащении пищевыми волокнами, достаточном приеме жидкости. Такой же диеты следует придерживаться после удаления желчного пузыря, САМОЕ ГЛАВНОЕ НЕ ПЕРЕЕДАНИЕ!!!