X
Код презентации скопируйте его
Мозговые инсульты: лечение и профилактика
Скачать эту презентациюПрезентация на тему Мозговые инсульты: лечение и профилактика
Скачать эту презентациюCлайд 2
 ИНСУЛЬТ острое нарушение мозгового кровообращения с внезапным (в течение минут, реже – часов) появлением очаговой неврологической симптоматики двигательные нарушения речевые нарушения чувствительные нарушения координаторные нарушения зрительные нарушения и/или общемозговых нарушений изменение сознания, головная боль, рвота сохраняются более 24 часов или приводят к смерти больного в более короткий промежуток времени вследствие причины цереброваскулярного происхождения
ИНСУЛЬТ острое нарушение мозгового кровообращения с внезапным (в течение минут, реже – часов) появлением очаговой неврологической симптоматики двигательные нарушения речевые нарушения чувствительные нарушения координаторные нарушения зрительные нарушения и/или общемозговых нарушений изменение сознания, головная боль, рвота сохраняются более 24 часов или приводят к смерти больного в более короткий промежуток времени вследствие причины цереброваскулярного происхождения
Cлайд 3
 МКБ-10 класс IX "Болезни системы кровообращения" раздел "Цереброваскулярные болезни" (I60-I69) I61 Внутримозговое кровоизлияние Исключено: последствия кровоизлияния в мозг (I69.1) I63 Инфаркт мозга Включено: закупорка и стеноз церебральных и прецеребральных артерий, вызывающие инфаркт мозга Исключено: последствия инфаркта мозга (I69.3)
МКБ-10 класс IX "Болезни системы кровообращения" раздел "Цереброваскулярные болезни" (I60-I69) I61 Внутримозговое кровоизлияние Исключено: последствия кровоизлияния в мозг (I69.1) I63 Инфаркт мозга Включено: закупорка и стеноз церебральных и прецеребральных артерий, вызывающие инфаркт мозга Исключено: последствия инфаркта мозга (I69.3)
Cлайд 4
 ЭТИОЛОГИЯ артериальная гипертензия атеросклероз сахарный диабет ФАКТОРЫ РИСКА артериальная гипертензия атеросклероз сахарный диабет возраст курение избыточный вес
ЭТИОЛОГИЯ артериальная гипертензия атеросклероз сахарный диабет ФАКТОРЫ РИСКА артериальная гипертензия атеросклероз сахарный диабет возраст курение избыточный вес
Cлайд 5
 Патогенез ишемии Степень снижения минутного кровотока Биохимические и электрические нарушения ниже 50 мл/100г/мин-1 торможение синтеза белков ниже 35 мл/100г/мин-1 анаэробный гликолиз, кратковременное нарушение функций нейронов ниже 20 мл/100г/мин-1 (верхний ишемический порог) утрата электрической активности нейронов с сохранением их мембранного потенциала ниже 15 мл/100г/мин-1 исчезает ЭЭГ-активность и вызванные потенциалы, но структурная организация нейронов сохраняется ниже 10 мл/100г/мин-1 (нижний ишемический порог) в течение 6-8 минут развиваются необратимые повреждения нейронов и клеток нейроглии – клеточная смерть (некроз)
Патогенез ишемии Степень снижения минутного кровотока Биохимические и электрические нарушения ниже 50 мл/100г/мин-1 торможение синтеза белков ниже 35 мл/100г/мин-1 анаэробный гликолиз, кратковременное нарушение функций нейронов ниже 20 мл/100г/мин-1 (верхний ишемический порог) утрата электрической активности нейронов с сохранением их мембранного потенциала ниже 15 мл/100г/мин-1 исчезает ЭЭГ-активность и вызванные потенциалы, но структурная организация нейронов сохраняется ниже 10 мл/100г/мин-1 (нижний ишемический порог) в течение 6-8 минут развиваются необратимые повреждения нейронов и клеток нейроглии – клеточная смерть (некроз)
Cлайд 6
 Этапы ишемического каскада в зоне ишемической полутени 1-й – снижение мозгового кровотока 2-й – глутаматная "эксайтотоксичность" 3-й – внутриклеточное накопление кальция 4-й – активация внутриклеточных ферментов 5-й – повышение синтеза NO и развитие оксидантного стресса 6-й – экспрессия генов раннего реагирования 7-й – отдаленные последствия ишемии (локальная воспалительная реакция, микроциркуляторные нарушения, повреждение ГЭБ) 8-й – апоптоз
Этапы ишемического каскада в зоне ишемической полутени 1-й – снижение мозгового кровотока 2-й – глутаматная "эксайтотоксичность" 3-й – внутриклеточное накопление кальция 4-й – активация внутриклеточных ферментов 5-й – повышение синтеза NO и развитие оксидантного стресса 6-й – экспрессия генов раннего реагирования 7-й – отдаленные последствия ишемии (локальная воспалительная реакция, микроциркуляторные нарушения, повреждение ГЭБ) 8-й – апоптоз
Cлайд 7
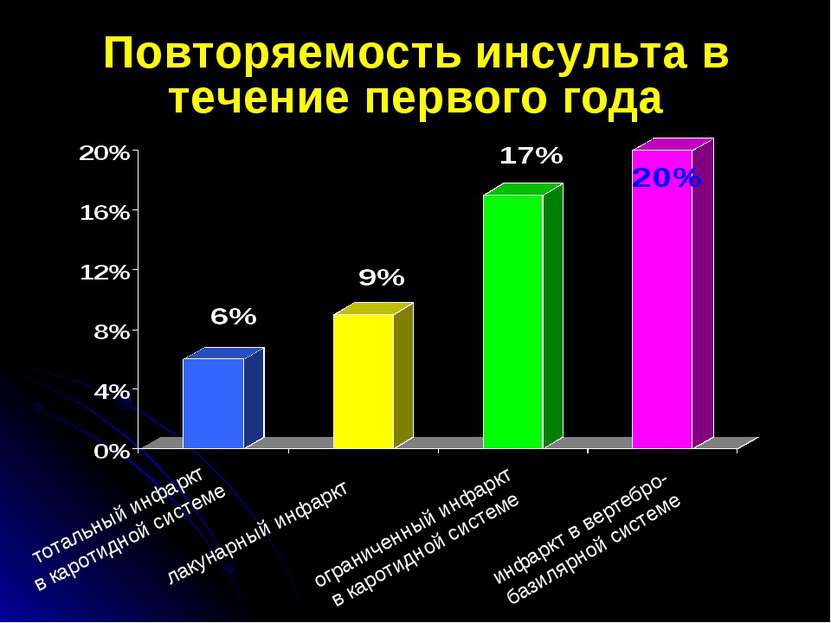
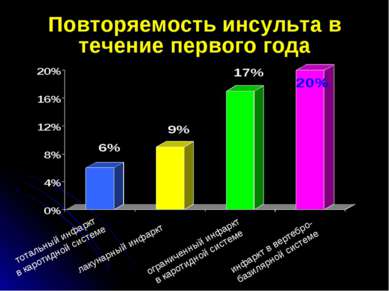 Повторяемость инсульта в течение первого года инфаркт в вертебро- базилярной системе тотальный инфаркт в каротидной системе лакунарный инфаркт ограниченный инфаркт в каротидной системе
Повторяемость инсульта в течение первого года инфаркт в вертебро- базилярной системе тотальный инфаркт в каротидной системе лакунарный инфаркт ограниченный инфаркт в каротидной системе
Cлайд 8
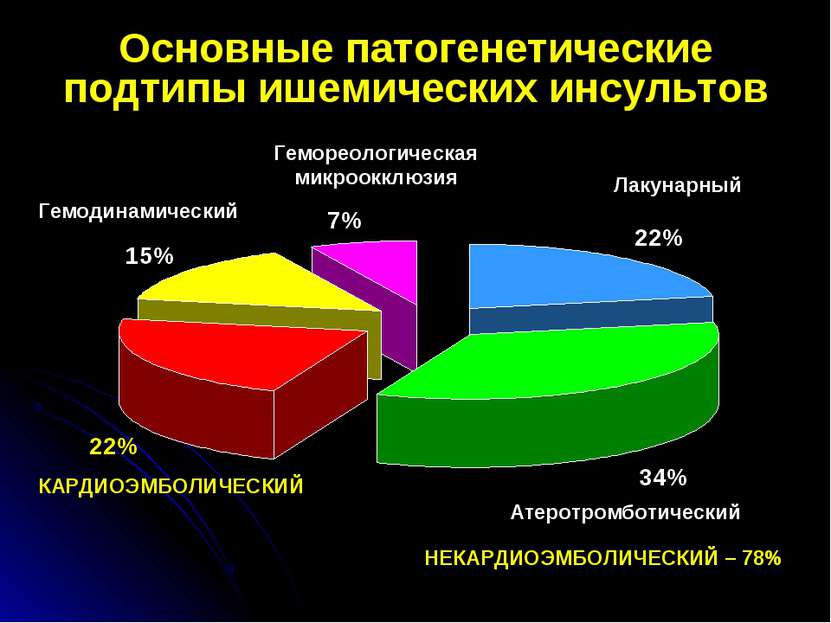
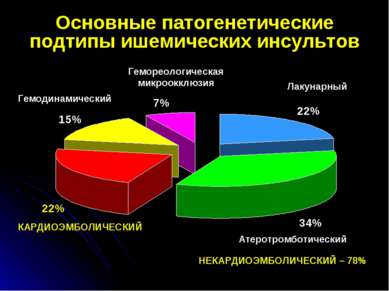 Основные патогенетические подтипы ишемических инсультов КАРДИОЭМБОЛИЧЕСКИЙ Гемодинамический Гемореологическая микроокклюзия Лакунарный Атеротромботический НЕКАРДИОЭМБОЛИЧЕСКИЙ – 78%
Основные патогенетические подтипы ишемических инсультов КАРДИОЭМБОЛИЧЕСКИЙ Гемодинамический Гемореологическая микроокклюзия Лакунарный Атеротромботический НЕКАРДИОЭМБОЛИЧЕСКИЙ – 78%
Cлайд 9
 Кардиогенная эмболия фибрилляция предсердий (МА) потенциальный предиктор первичного или повторного инсульта частота ФП увеличивается с возрастом является ведущей формой сердечной аритмии у лиц пожилого возраста высокий риск тромбоэмболии у пациентов с ФП определяют: недавно возникшая сердечная недостаточность гипертензия, сахарный диабет предшествующая тромбоэмболия дисфункция левого желудочка размер левого предсердия кальцификация митрального клапана спонтанное эхоконтрастирование и тромбоз левого предсердия перенесенный инсульт или ТИА (ОР 2,5)
Кардиогенная эмболия фибрилляция предсердий (МА) потенциальный предиктор первичного или повторного инсульта частота ФП увеличивается с возрастом является ведущей формой сердечной аритмии у лиц пожилого возраста высокий риск тромбоэмболии у пациентов с ФП определяют: недавно возникшая сердечная недостаточность гипертензия, сахарный диабет предшествующая тромбоэмболия дисфункция левого желудочка размер левого предсердия кальцификация митрального клапана спонтанное эхоконтрастирование и тромбоз левого предсердия перенесенный инсульт или ТИА (ОР 2,5)
Cлайд 10
 Патогенез геморрагического инсульта разрыв мозговых сосудов в месте их патологических изменений (аневризмы) диапедез вследствие функционально-динамических нарушений мозгового кровообращения, ишемии сосудистой стенки и повышения ее проницаемости ангионекроз и диапедез вследствие первичных изменений мозгового вещества и воздействия на сосуды высвобождающихся ферментов
Патогенез геморрагического инсульта разрыв мозговых сосудов в месте их патологических изменений (аневризмы) диапедез вследствие функционально-динамических нарушений мозгового кровообращения, ишемии сосудистой стенки и повышения ее проницаемости ангионекроз и диапедез вследствие первичных изменений мозгового вещества и воздействия на сосуды высвобождающихся ферментов
Cлайд 11
 Трудность диагностики в остром периоде инсульта дифференциальная диагностика его характера по клинической симптоматике недостаточно надежна, даже в специализированных медицинских учреждениях частота ошибок при этом достигает 10-15%
Трудность диагностики в остром периоде инсульта дифференциальная диагностика его характера по клинической симптоматике недостаточно надежна, даже в специализированных медицинских учреждениях частота ошибок при этом достигает 10-15%
Cлайд 12
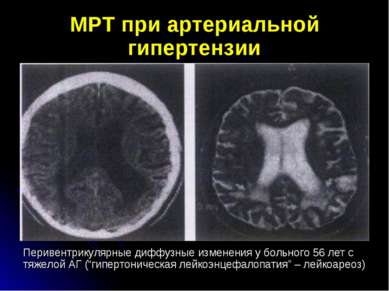 МРТ при артериальной гипертензии Перивентрикулярные диффузные изменения у больного 56 лет с тяжелой АГ (“гипертоническая лейкоэнцефалопатия” – лейкоареоз)
МРТ при артериальной гипертензии Перивентрикулярные диффузные изменения у больного 56 лет с тяжелой АГ (“гипертоническая лейкоэнцефалопатия” – лейкоареоз)
Cлайд 13
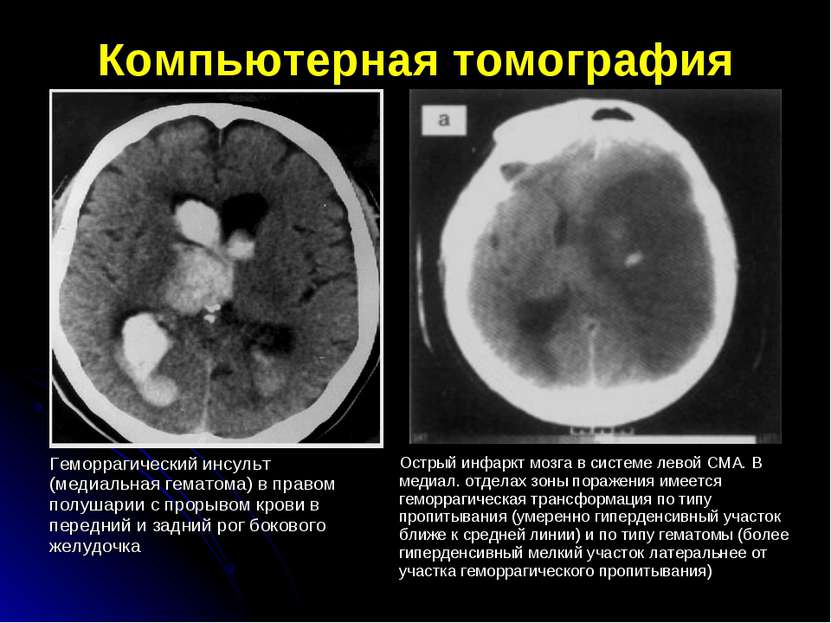
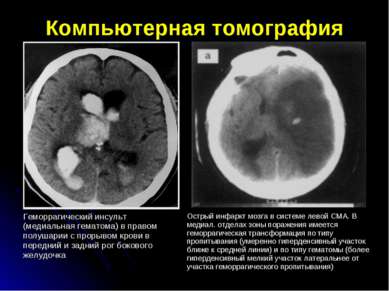 Компьютерная томография Геморрагический инсульт (медиальная гематома) в правом полушарии с прорывом крови в передний и задний рог бокового желудочка Острый инфаркт мозга в системе левой СМА. В медиал. отделах зоны поражения имеется геморрагическая трансформация по типу пропитывания (умеренно гиперденсивный участок ближе к средней линии) и по типу гематомы (более гиперденсивный мелкий участок латеральнее от участка геморрагического пропитывания)
Компьютерная томография Геморрагический инсульт (медиальная гематома) в правом полушарии с прорывом крови в передний и задний рог бокового желудочка Острый инфаркт мозга в системе левой СМА. В медиал. отделах зоны поражения имеется геморрагическая трансформация по типу пропитывания (умеренно гиперденсивный участок ближе к средней линии) и по типу гематомы (более гиперденсивный мелкий участок латеральнее от участка геморрагического пропитывания)
Cлайд 14
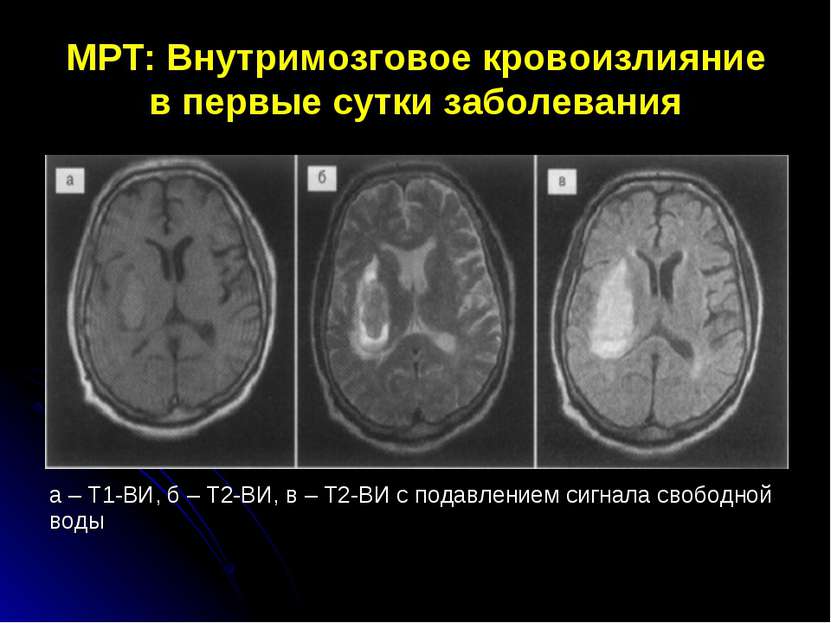
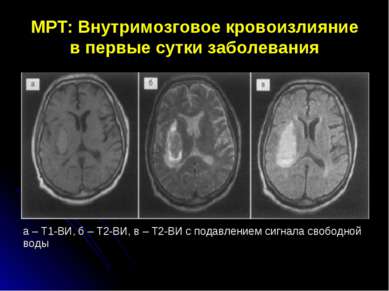 МРТ: Внутримозговое кровоизлияние в первые сутки заболевания а – Т1-ВИ, б – Т2-ВИ, в – Т2-ВИ с подавлением сигнала свободной воды
МРТ: Внутримозговое кровоизлияние в первые сутки заболевания а – Т1-ВИ, б – Т2-ВИ, в – Т2-ВИ с подавлением сигнала свободной воды
Cлайд 15
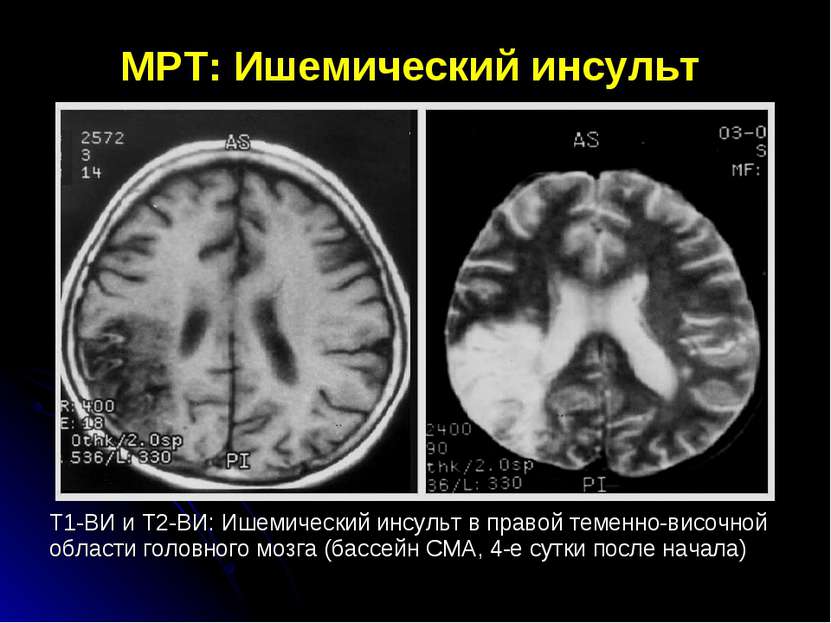
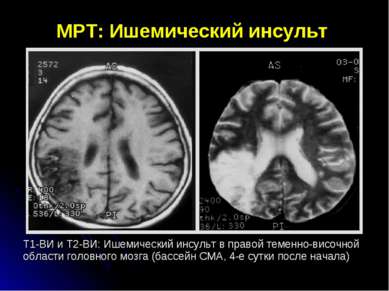 МРТ: Ишемический инсульт Т1-ВИ и Т2-ВИ: Ишемический инсульт в правой теменно-височной области головного мозга (бассейн СМА, 4-е сутки после начала)
МРТ: Ишемический инсульт Т1-ВИ и Т2-ВИ: Ишемический инсульт в правой теменно-височной области головного мозга (бассейн СМА, 4-е сутки после начала)
Cлайд 16
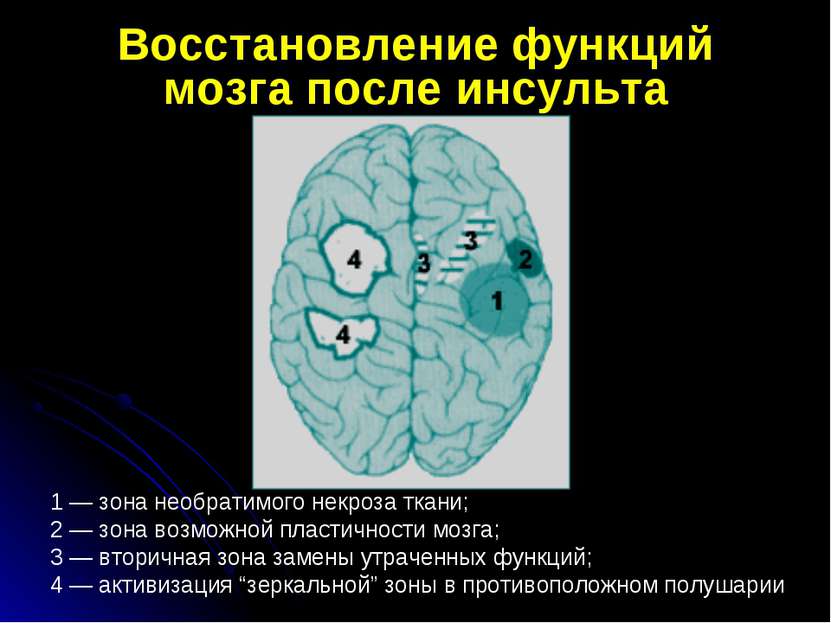
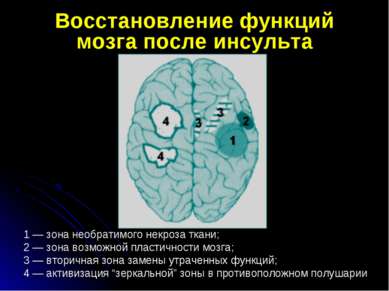
 Этапное ведение больных с ОНМК Диагностика инсульта на догоспитальном этапе Максимально ранняя госпитализация всех больных с ОНМК Диагностика характера инсульта Уточнение патогенетического подтипа ОНМК Выбор оптимальной лечебной тактики Реабилитация и мероприятия по вторичной профилактике инсульта
Этапное ведение больных с ОНМК Диагностика инсульта на догоспитальном этапе Максимально ранняя госпитализация всех больных с ОНМК Диагностика характера инсульта Уточнение патогенетического подтипа ОНМК Выбор оптимальной лечебной тактики Реабилитация и мероприятия по вторичной профилактике инсульта
Cлайд 17
 Лечение инсультов Базисная (недифференцированная) терапия Дифференцированная (патогенетическая) терапия
Лечение инсультов Базисная (недифференцированная) терапия Дифференцированная (патогенетическая) терапия
Cлайд 18
 Базисная терапия адекватность оксигенации поддержание стабильности системной гемодинамики поддержание оптимального уровня системного АД антиаритмическая терапия при нарушениях ритма сердца купирование судорожного синдрома контроль и регуляция гомеостаза сахар, мочевина, креатинин водно-солевой баланс кислотно-щелочной баланс нейропротекция противоотечная терапия профилактика и лечение соматических осложнений симптоматическая терапия
Базисная терапия адекватность оксигенации поддержание стабильности системной гемодинамики поддержание оптимального уровня системного АД антиаритмическая терапия при нарушениях ритма сердца купирование судорожного синдрома контроль и регуляция гомеостаза сахар, мочевина, креатинин водно-солевой баланс кислотно-щелочной баланс нейропротекция противоотечная терапия профилактика и лечение соматических осложнений симптоматическая терапия
Cлайд 19
 Общие мероприятия постоянный контроль глотания (профилактика бронхопневмоний, обеспечение адекватного питания) контроль за состоянием мочевого пузыря, кишечника уход за кожными покровами с первых же часов – проведение пассивной гимнастики и массажа рук и ног (профилактика ТЭЛА, пролежней и ранних постинсультных контрактур) каждые 2 часа – повороты с боку на бок каждые 8 часов – протирание тела больного камфорным спиртом клизмы (не реже чем через день) каждые 4-6 часов туалет рото- и носоглотки с помощью отсоса с последующим промыванием теплым настоем 5% раствора ромашки или его заменителями
Общие мероприятия постоянный контроль глотания (профилактика бронхопневмоний, обеспечение адекватного питания) контроль за состоянием мочевого пузыря, кишечника уход за кожными покровами с первых же часов – проведение пассивной гимнастики и массажа рук и ног (профилактика ТЭЛА, пролежней и ранних постинсультных контрактур) каждые 2 часа – повороты с боку на бок каждые 8 часов – протирание тела больного камфорным спиртом клизмы (не реже чем через день) каждые 4-6 часов туалет рото- и носоглотки с помощью отсоса с последующим промыванием теплым настоем 5% раствора ромашки или его заменителями
Cлайд 20
 Поддержание оптимального уровня системного АД если сАД не > 200 мм рт.ст., дАД не > 120 мм рт. ст., а рассчитанное среднее АД не > 130 мм рт.ст. (сАД – дАД:3 + дАД) воздержаться от экстренного парентерального введения антигипертензивных препаратов снижать АД не следует более чем на 15-20% от исходных величин предпочтительнее использовать препараты, не влияющие на ауторегуляцию церебральных сосудов – β-адреноблокаторы (конкор), -β-адреноблокаторы, ингибиторы АПФ при артериальной гипотензии вазопрессоры ( -адреномиметики) препараты, улучшающие сократимость миокарда (сердечные гликозиды) объемозамещающие средства (декстраны, плазма, солевые растворы)
Поддержание оптимального уровня системного АД если сАД не > 200 мм рт.ст., дАД не > 120 мм рт. ст., а рассчитанное среднее АД не > 130 мм рт.ст. (сАД – дАД:3 + дАД) воздержаться от экстренного парентерального введения антигипертензивных препаратов снижать АД не следует более чем на 15-20% от исходных величин предпочтительнее использовать препараты, не влияющие на ауторегуляцию церебральных сосудов – β-адреноблокаторы (конкор), -β-адреноблокаторы, ингибиторы АПФ при артериальной гипотензии вазопрессоры ( -адреномиметики) препараты, улучшающие сократимость миокарда (сердечные гликозиды) объемозамещающие средства (декстраны, плазма, солевые растворы)
Cлайд 21
 Патогенетическая терапия ишемического инсульта восстановление кровотока в зоне ишемии медикаментозный тромболизис актилизе 0,9-1,1 мг/кг (10% – в/в болюсно за 1-2 мин., остальная доза – в/в кап. в течение 60 мин.) гемангиокоррекция – нормализация реологических свойств крови и функциональных возможностей сосудистой стенки антикоагулянты, антитромбоцитарная терапия вазоактивные средства хирургические методы рециркуляции поддержание метаболизма мозговой ткани и защита ее от структурных повреждений (нейропротекция)
Патогенетическая терапия ишемического инсульта восстановление кровотока в зоне ишемии медикаментозный тромболизис актилизе 0,9-1,1 мг/кг (10% – в/в болюсно за 1-2 мин., остальная доза – в/в кап. в течение 60 мин.) гемангиокоррекция – нормализация реологических свойств крови и функциональных возможностей сосудистой стенки антикоагулянты, антитромбоцитарная терапия вазоактивные средства хирургические методы рециркуляции поддержание метаболизма мозговой ткани и защита ее от структурных повреждений (нейропротекция)
Cлайд 22
 Кардиоэмболический инсульт, прогрессирующее течение атеротромботического инсульта антикоагулянты прямого действия в острейшем периоде гепарин в течение первых 2-5 дней в суточной дозе до 10-15 тыс. ЕД п/к (в 4-6 введений) или через инфузомат 5000 ЕД в/в струйно, затем вводят в/в капельно по 1000 ЕД в час фраксипарин – 0,3 мл п/к 2 р./сутки в течение 14 дней далее – переход на длительную поддерживающую терапию непрямыми антикоагулянтами Варфарин – 2,5 мг в 1 табл.
Кардиоэмболический инсульт, прогрессирующее течение атеротромботического инсульта антикоагулянты прямого действия в острейшем периоде гепарин в течение первых 2-5 дней в суточной дозе до 10-15 тыс. ЕД п/к (в 4-6 введений) или через инфузомат 5000 ЕД в/в струйно, затем вводят в/в капельно по 1000 ЕД в час фраксипарин – 0,3 мл п/к 2 р./сутки в течение 14 дней далее – переход на длительную поддерживающую терапию непрямыми антикоагулянтами Варфарин – 2,5 мг в 1 табл.
Cлайд 23
 ВАРФАРИН в плановых (несрочных) случаях начальная (насыщающая) доза – 6 мг/сут. п/еды в фиксированное время (17-19 ч) в срочных случаях – однократно 9 мг/сут. МНО определяют ежедневно утром, пока не менее чем 2 дня подряд будут получены стабильные результаты в рамках целевого диапазона, соотвествующие клинической ситуации терапевтическая доза достигается за 5-6 дней первый месяц МНО проверяется каждую неделю, потом – ежемесячно поддерживающая доза – 3-9 мг в зависимости от чувствительности больного к варфарину и других влияющих на лечение условий
ВАРФАРИН в плановых (несрочных) случаях начальная (насыщающая) доза – 6 мг/сут. п/еды в фиксированное время (17-19 ч) в срочных случаях – однократно 9 мг/сут. МНО определяют ежедневно утром, пока не менее чем 2 дня подряд будут получены стабильные результаты в рамках целевого диапазона, соотвествующие клинической ситуации терапевтическая доза достигается за 5-6 дней первый месяц МНО проверяется каждую неделю, потом – ежемесячно поддерживающая доза – 3-9 мг в зависимости от чувствительности больного к варфарину и других влияющих на лечение условий
Cлайд 24
 Эффективность антикоагулянтной терапии при фибрилляции предсердий снижение риска развития кардиоэмболического инсульта на 60-70% (МНО – 2,0-3,0) у перенесших инсульт в ВББ эффективность варфарина и АСК значительно меньше – у 40% больных в течение 27 мес. развился повторный инсульт иследование EAFT (1999): длительная антикоагулянтная терапия у пациентов с ФП и недавней ТИА или малым инсультом предпочтительнее, чем антитромбоцитарная не доказано, что комбинация антикоагулянтных и антитромбоцитарных препаратов более эффективно снижает риск инсульта, чем только антикоагулянты
Эффективность антикоагулянтной терапии при фибрилляции предсердий снижение риска развития кардиоэмболического инсульта на 60-70% (МНО – 2,0-3,0) у перенесших инсульт в ВББ эффективность варфарина и АСК значительно меньше – у 40% больных в течение 27 мес. развился повторный инсульт иследование EAFT (1999): длительная антикоагулянтная терапия у пациентов с ФП и недавней ТИА или малым инсультом предпочтительнее, чем антитромбоцитарная не доказано, что комбинация антикоагулянтных и антитромбоцитарных препаратов более эффективно снижает риск инсульта, чем только антикоагулянты
Cлайд 25
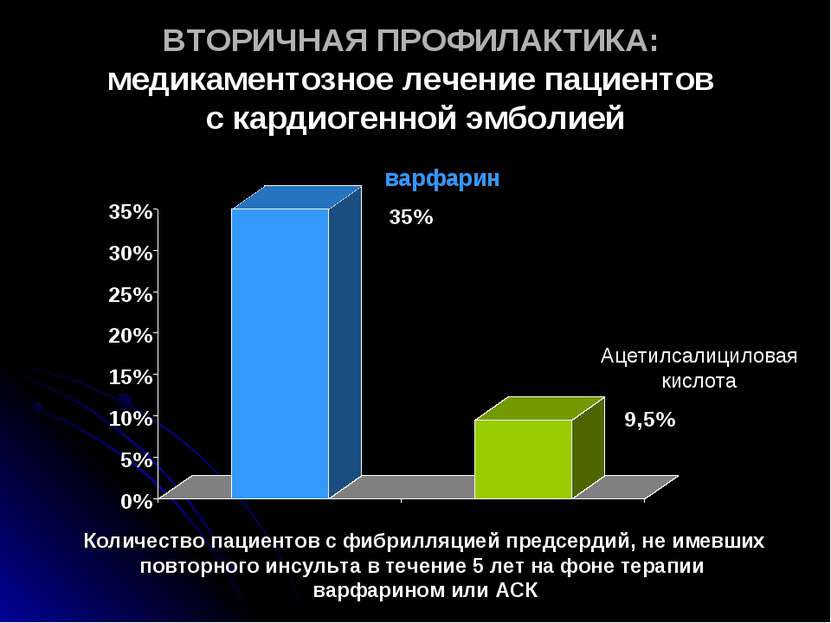
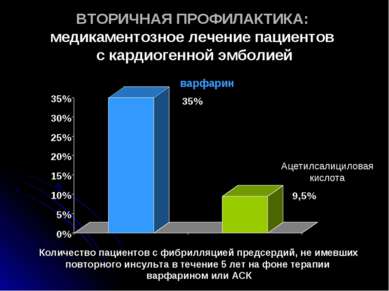 ВТОРИЧНАЯ ПРОФИЛАКТИКА: медикаментозное лечение пациентов с кардиогенной эмболией Количество пациентов с фибрилляцией предсердий, не имевших повторного инсульта в течение 5 лет на фоне терапии варфарином или АСК варфарин Ацетилсалициловая кислота
ВТОРИЧНАЯ ПРОФИЛАКТИКА: медикаментозное лечение пациентов с кардиогенной эмболией Количество пациентов с фибрилляцией предсердий, не имевших повторного инсульта в течение 5 лет на фоне терапии варфарином или АСК варфарин Ацетилсалициловая кислота
Cлайд 26
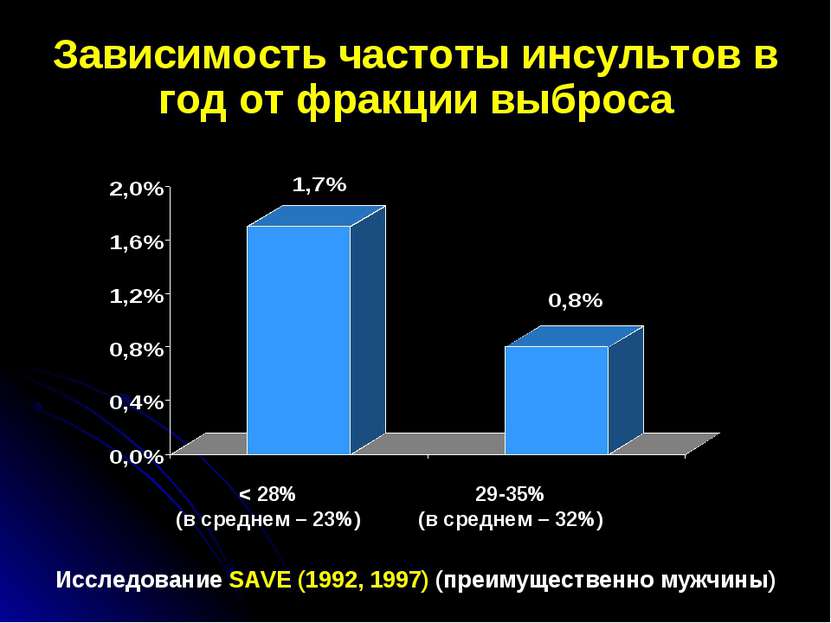
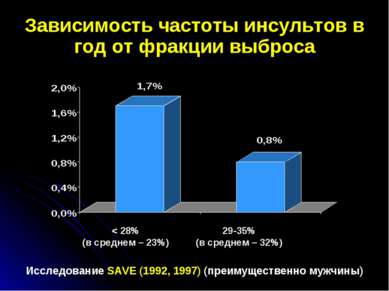 Зависимость частоты инсультов в год от фракции выброса Исследование SAVE (1992, 1997) (преимущественно мужчины) 29-35% (в среднем – 32%) < 28% (в среднем – 23%)
Зависимость частоты инсультов в год от фракции выброса Исследование SAVE (1992, 1997) (преимущественно мужчины) 29-35% (в среднем – 32%) < 28% (в среднем – 23%)
Cлайд 27
 ВТОРИЧНАЯ ПРОФИЛАКТИКА: медикаментозное лечение пациентов с кардиогенной эмболией кардиомиопатия ВАРФАРИН у пациентов с инфарктом миокарда уменьшает риск инсульта на 40-55% в течение 37 месяцев наблюдения (МНО 2,8-4,8) уменьшает риск инсульта у пациентов: со сниженной фракцией выброса с неишемической кардиомиопатией с ИБС АНТИТРОМБОЦИТАРНАЯ ТЕРАПИЯ: ацетилсалициловая кислота, кардиомагнил – 50-325 мг в день (уменьшает риск инсульта на 20%) комбинация АСК (25 мг 2 р/д) и дипиридамола (200 мг 2 р/д) клопидогрель (75 мг в день)
ВТОРИЧНАЯ ПРОФИЛАКТИКА: медикаментозное лечение пациентов с кардиогенной эмболией кардиомиопатия ВАРФАРИН у пациентов с инфарктом миокарда уменьшает риск инсульта на 40-55% в течение 37 месяцев наблюдения (МНО 2,8-4,8) уменьшает риск инсульта у пациентов: со сниженной фракцией выброса с неишемической кардиомиопатией с ИБС АНТИТРОМБОЦИТАРНАЯ ТЕРАПИЯ: ацетилсалициловая кислота, кардиомагнил – 50-325 мг в день (уменьшает риск инсульта на 20%) комбинация АСК (25 мг 2 р/д) и дипиридамола (200 мг 2 р/д) клопидогрель (75 мг в день)
Cлайд 28
 Некардиоэмболический инсульт – антитромбоцитарная терапия ацетилсалициловая кислота – 75-150 мг (1 мг/кг) в сутки кардиомагнил клопидогрель 75 мг/сут. (эффект – через неск. дней) дипиридамол в средних дозах (по 75 мг 3 раза в сутки) комплекс "дипиридамол + ацетилсалициловая кислота " (400 мг/сут и 50 мг/сут) дипиридамол в малых дозах (по 25 мг 3 раза в сутки) после 65 лет при приеме ингибиторов АПФ (снижением их эффективности на фоне аспирина)
Некардиоэмболический инсульт – антитромбоцитарная терапия ацетилсалициловая кислота – 75-150 мг (1 мг/кг) в сутки кардиомагнил клопидогрель 75 мг/сут. (эффект – через неск. дней) дипиридамол в средних дозах (по 75 мг 3 раза в сутки) комплекс "дипиридамол + ацетилсалициловая кислота " (400 мг/сут и 50 мг/сут) дипиридамол в малых дозах (по 25 мг 3 раза в сутки) после 65 лет при приеме ингибиторов АПФ (снижением их эффективности на фоне аспирина)
Cлайд 29
 Кардиомагнил комплексный препарат – соединение АСК (75 или 150 мг) с невсасывающимся антацидом гидроксидом магния (10,5 или 21 мг) значительно уменьшает частоту побочных реакций со стороны ЖКТ, вызываемых АСК антациды обладают цитопротективным действием, связанным с: повышением уровня простагландинов в стенке желудка усилением секреции гидрокарбонатов увеличением гликопротеинов желудочной слизи гидроксид магния: адсорбирует соляную кислоту снижает протеолитическую активность желудочного сока (посредством адсорбции пепсина, повышения pH среды, в результате чего пепсин становится неактивным) обладает обволакивающими свойствами связывает лизолецитин и желчные кислоты, оказывающие неблагоприятное воздействие на слизистую желудка
Кардиомагнил комплексный препарат – соединение АСК (75 или 150 мг) с невсасывающимся антацидом гидроксидом магния (10,5 или 21 мг) значительно уменьшает частоту побочных реакций со стороны ЖКТ, вызываемых АСК антациды обладают цитопротективным действием, связанным с: повышением уровня простагландинов в стенке желудка усилением секреции гидрокарбонатов увеличением гликопротеинов желудочной слизи гидроксид магния: адсорбирует соляную кислоту снижает протеолитическую активность желудочного сока (посредством адсорбции пепсина, повышения pH среды, в результате чего пепсин становится неактивным) обладает обволакивающими свойствами связывает лизолецитин и желчные кислоты, оказывающие неблагоприятное воздействие на слизистую желудка
Cлайд 30
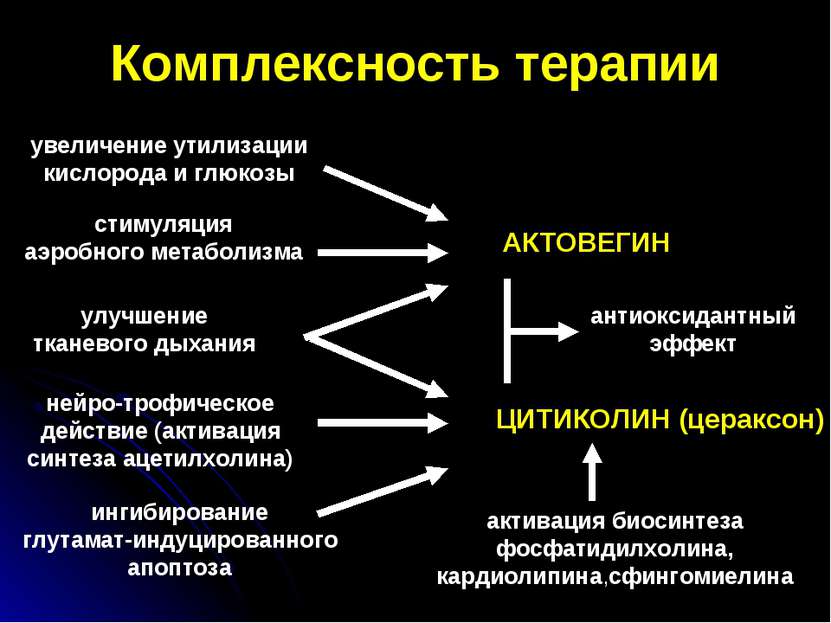
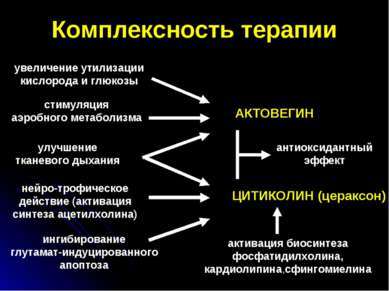 Комплексность терапии увеличение утилизации кислорода и глюкозы стимуляция аэробного метаболизма улучшение тканевого дыхания АКТОВЕГИН нейро-трофическое действие (активация синтеза ацетилхолина) ЦИТИКОЛИН (цераксон) антиоксидантный эффект ингибирование глутамат-индуцированного апоптоза активация биосинтеза фосфатидилхолина, кардиолипина,сфингомиелина
Комплексность терапии увеличение утилизации кислорода и глюкозы стимуляция аэробного метаболизма улучшение тканевого дыхания АКТОВЕГИН нейро-трофическое действие (активация синтеза ацетилхолина) ЦИТИКОЛИН (цераксон) антиоксидантный эффект ингибирование глутамат-индуцированного апоптоза активация биосинтеза фосфатидилхолина, кардиолипина,сфингомиелина
Cлайд 31
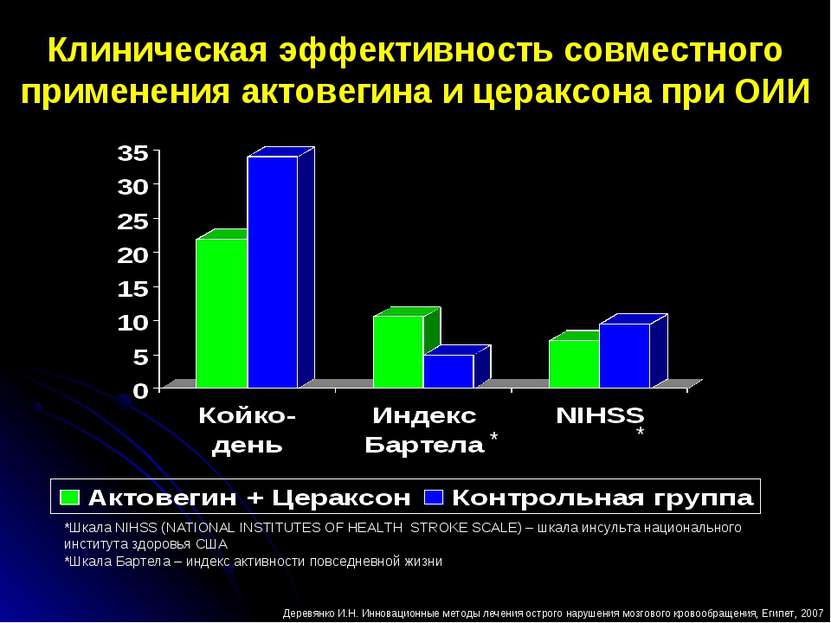
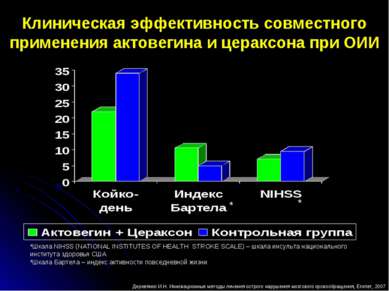 Клиническая эффективность совместного применения актовегина и цераксона при ОИИ * * Деревянко И.Н. Инновационные методы лечения острого нарушения мозгового кровообращения, Египет, 2007 *Шкала NIHSS (NATIONAL INSTITUTES OF HEALTH SТROKE SCALE) – шкала инсульта национального института здоровья США *Шкала Бартела – индекс активности повседневной жизни
Клиническая эффективность совместного применения актовегина и цераксона при ОИИ * * Деревянко И.Н. Инновационные методы лечения острого нарушения мозгового кровообращения, Египет, 2007 *Шкала NIHSS (NATIONAL INSTITUTES OF HEALTH SТROKE SCALE) – шкала инсульта национального института здоровья США *Шкала Бартела – индекс активности повседневной жизни
Cлайд 32
 Схема совместного применения актовегина и цераксона при остром ишемическом инсульте острейший и острый период актовегин – 1000-2000 мг/сут. в/в кап. (1-14 день) цераксон – 1000 мг 2 р/сут. в/в кап., в/в струйно в течение 5 мин. (1-10 день) ранний реабилитационный период актовегин – 600-800 мг/сут. в/в кап. (15-30 день) цераксон – 500 мг 2 р/сут. в/в кап., в/м, в/в струйно в течение 5 мин. (11-21 день) поздний реабилитационный период актовегин – 1 др. (200 мг) 3 р//сут. (31-60 день) цераксон – 2 мл (200 мг) 3 р/сут. р/о суспензия (22-45/90 день)
Схема совместного применения актовегина и цераксона при остром ишемическом инсульте острейший и острый период актовегин – 1000-2000 мг/сут. в/в кап. (1-14 день) цераксон – 1000 мг 2 р/сут. в/в кап., в/в струйно в течение 5 мин. (1-10 день) ранний реабилитационный период актовегин – 600-800 мг/сут. в/в кап. (15-30 день) цераксон – 500 мг 2 р/сут. в/в кап., в/м, в/в струйно в течение 5 мин. (11-21 день) поздний реабилитационный период актовегин – 1 др. (200 мг) 3 р//сут. (31-60 день) цераксон – 2 мл (200 мг) 3 р/сут. р/о суспензия (22-45/90 день)
Cлайд 33
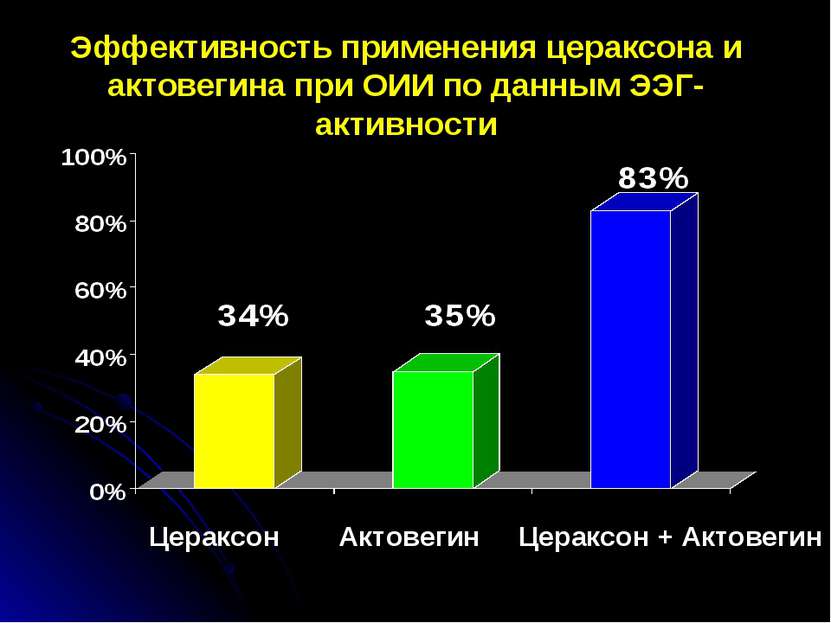
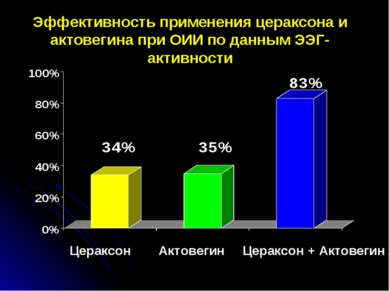 Эффективность применения цераксона и актовегина при ОИИ по данным ЭЭГ-активности Актовегин Цераксон Цераксон + Актовегин
Эффективность применения цераксона и актовегина при ОИИ по данным ЭЭГ-активности Актовегин Цераксон Цераксон + Актовегин
Презентации этого автора
Похожие презентаци
 19.06.2014
скрыт
19.06.2014
скрыт