X
Код презентации скопируйте его
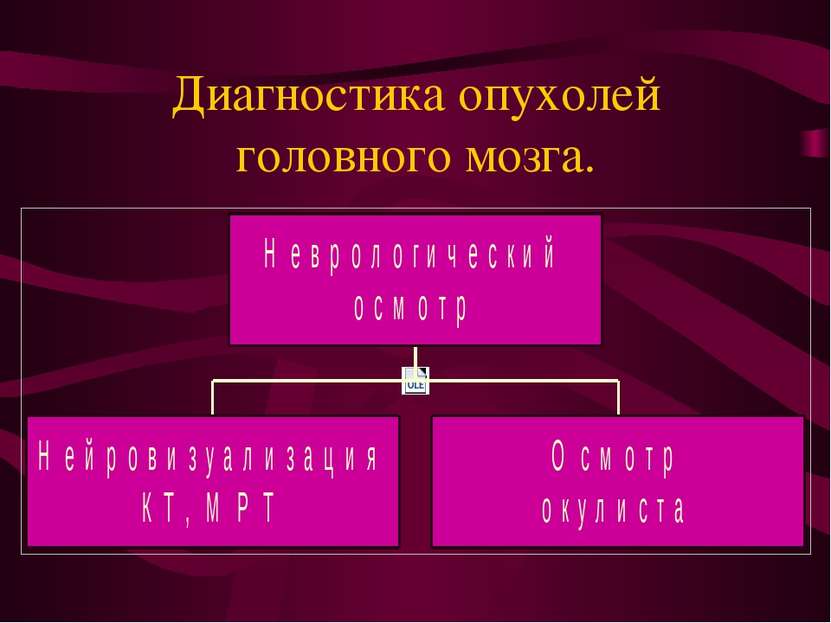
Опухоли головного мозга.
Скачать эту презентациюПрезентация на тему Опухоли головного мозга.
Скачать эту презентациюCлайд 2
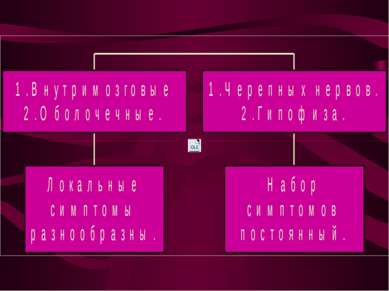
 Гистологическая классификация опухолей. 1. Нейроэпителиальные опухоли . 2. Оболочечные опухоли. 3. Опухоли гипофиза. 4.Опухоли черепных нервов. 5.Сосудистые опухоли. 6. Дизэмбриогенентические. 7. Метастатические опухоли.
Гистологическая классификация опухолей. 1. Нейроэпителиальные опухоли . 2. Оболочечные опухоли. 3. Опухоли гипофиза. 4.Опухоли черепных нервов. 5.Сосудистые опухоли. 6. Дизэмбриогенентические. 7. Метастатические опухоли.
Cлайд 6
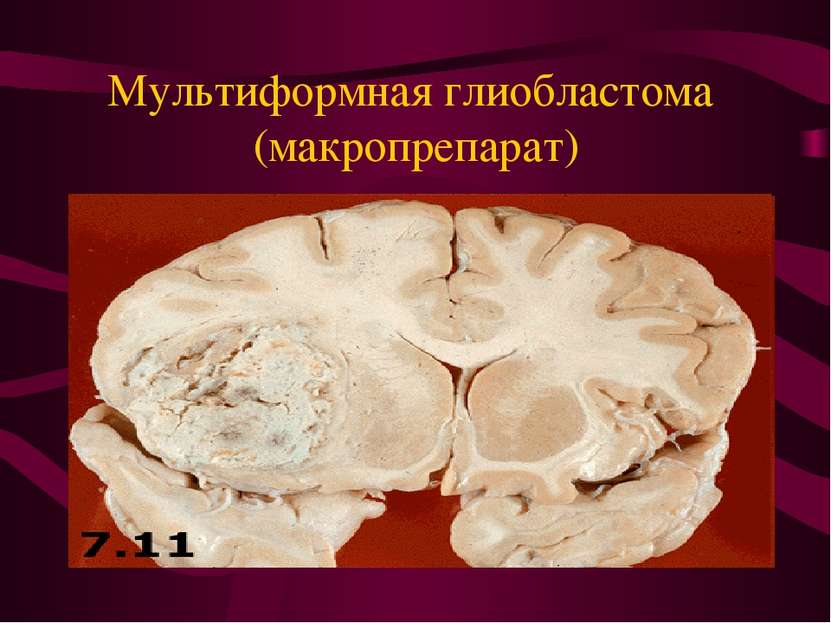
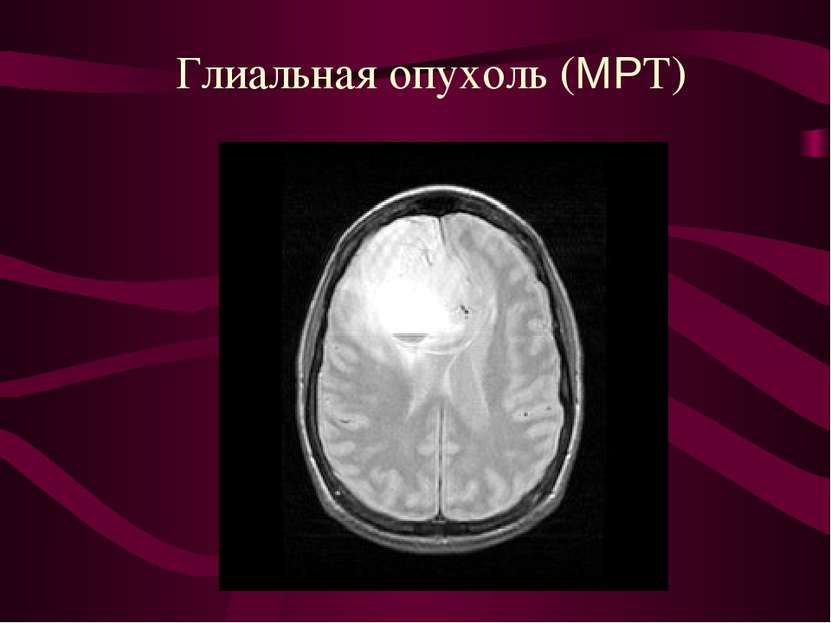
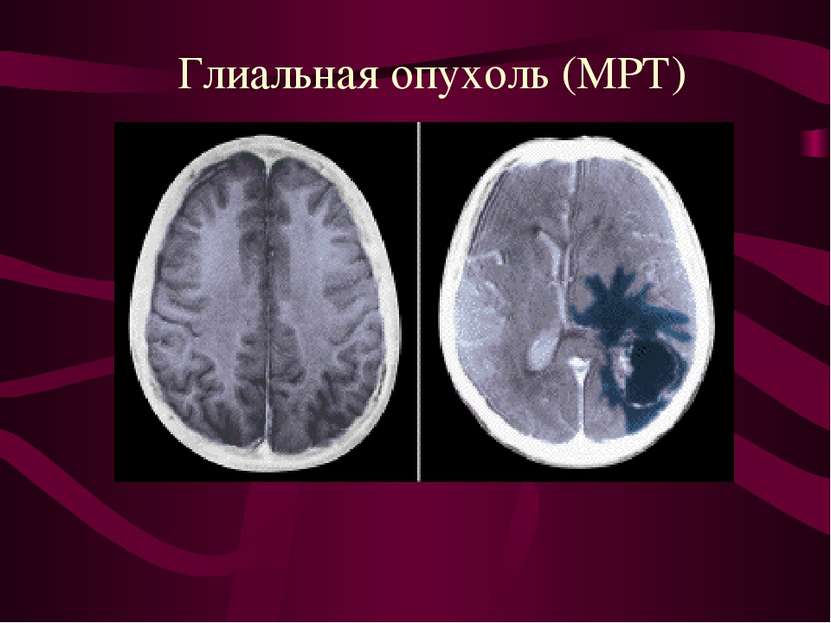
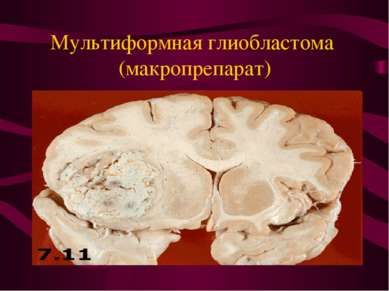
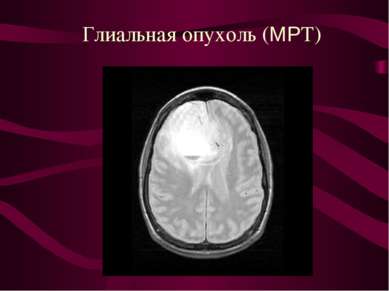
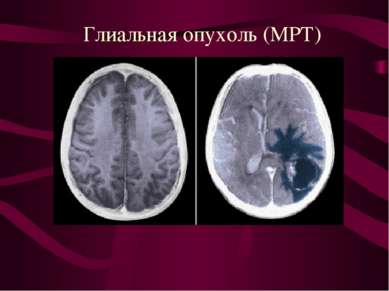
 Характер роста нейроэпителиальных опухолей головного мозга. Инфильтративный рост - наличие опухолевых клеток в ткани мозга за пределами макроскопически видимой границы опухоли.
Характер роста нейроэпителиальных опухолей головного мозга. Инфильтративный рост - наличие опухолевых клеток в ткани мозга за пределами макроскопически видимой границы опухоли.
Cлайд 7
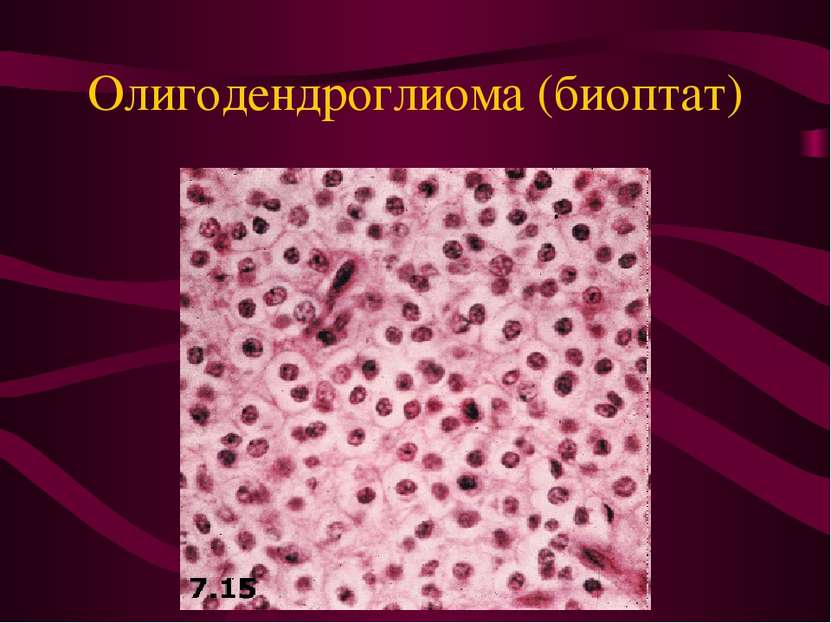
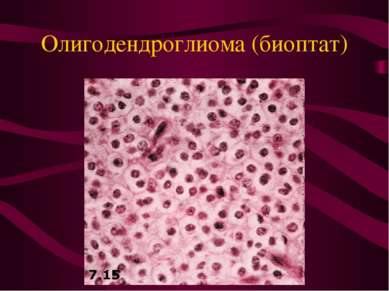
 Цитологические признаки злокачественности нейроэпителиальных опухолей. Ядерный атипизм. Наличие митозов. Наличие некрозов. Наличие пролиферации эндотелия.
Цитологические признаки злокачественности нейроэпителиальных опухолей. Ядерный атипизм. Наличие митозов. Наличие некрозов. Наличие пролиферации эндотелия.
Cлайд 10
 Определение степени злокачественности нейроэпителиальных опухолей с использованием цитологических признаков. 1-2 признака - опухоли низкой степени злокачественности. 3-4 признака - опухоли высокой степени злокачественности.
Определение степени злокачественности нейроэпителиальных опухолей с использованием цитологических признаков. 1-2 признака - опухоли низкой степени злокачественности. 3-4 признака - опухоли высокой степени злокачественности.
Cлайд 13
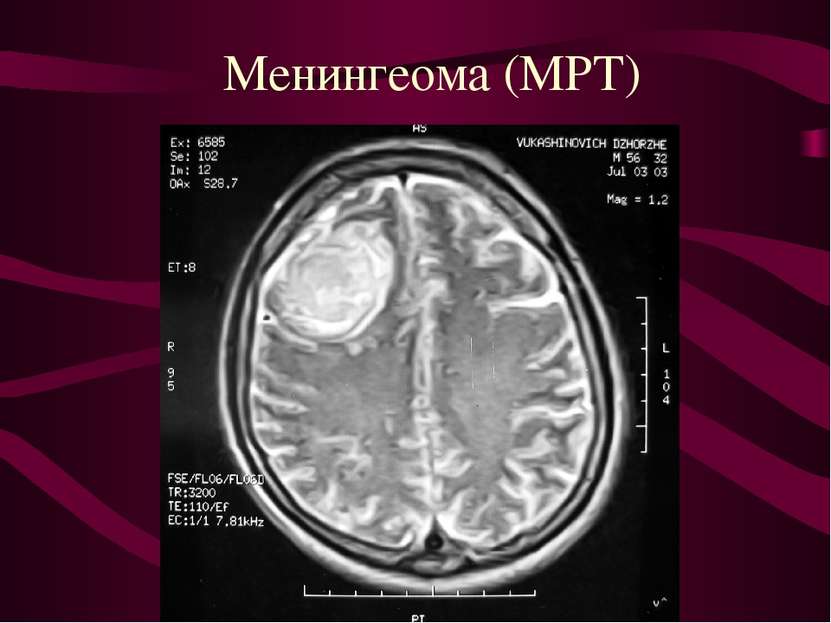
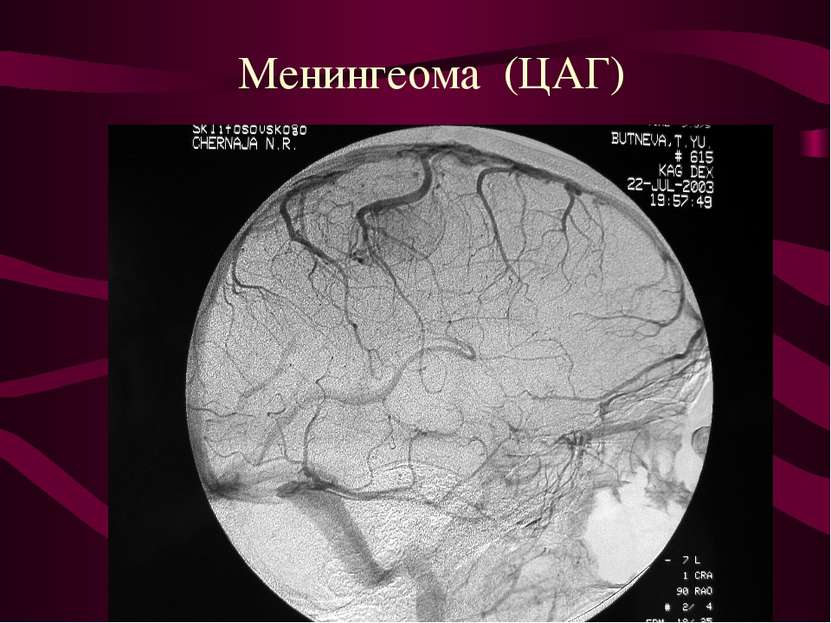
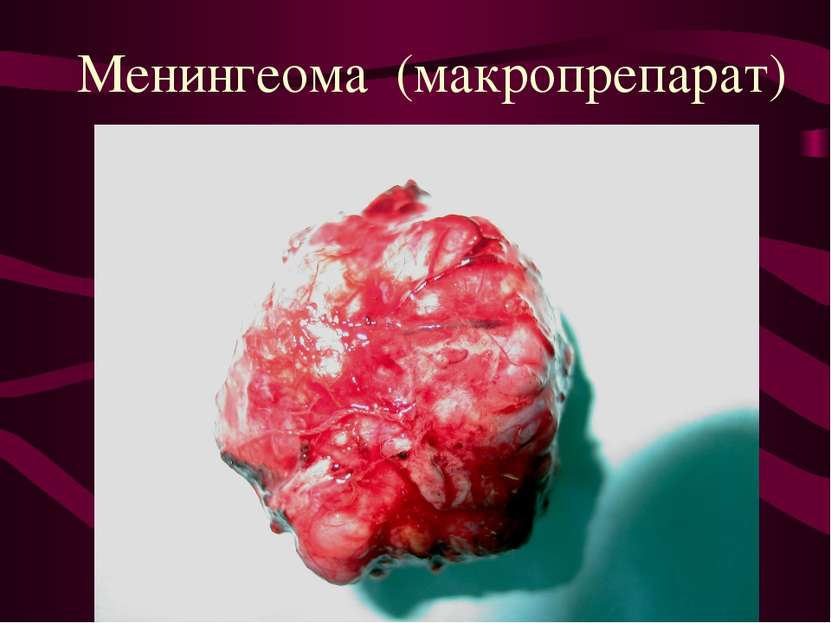
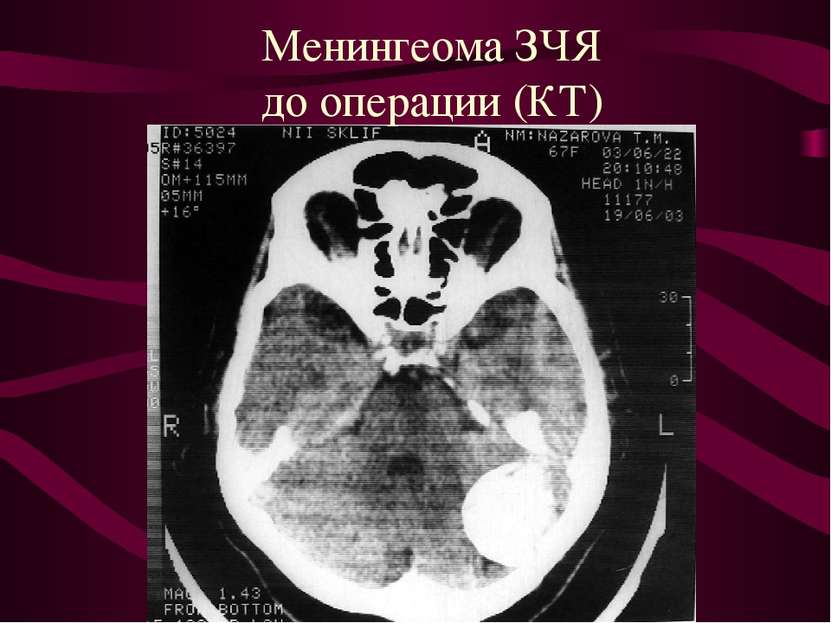
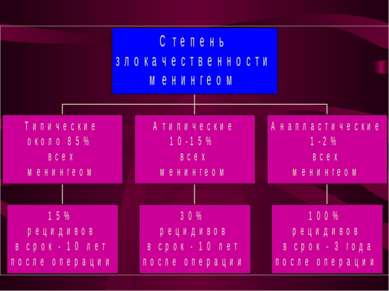
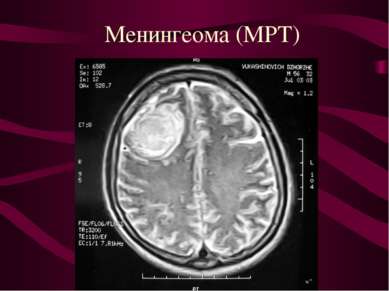
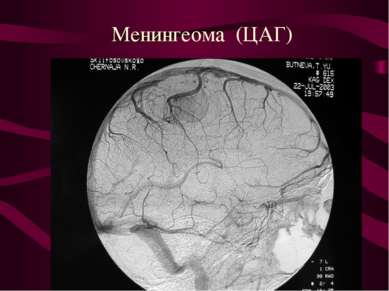
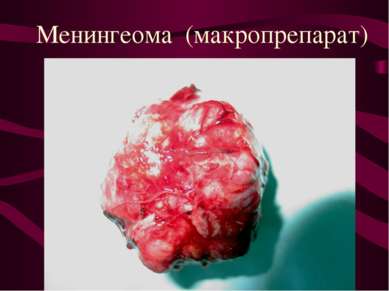
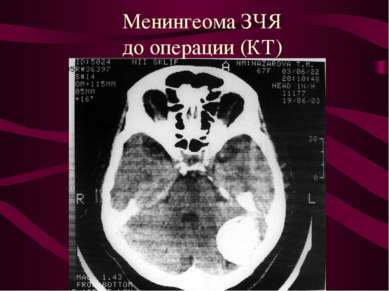
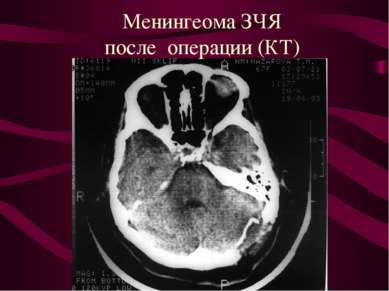
 Опухоли мозговых оболочек (менингиомы). Место исходного роста - клетки пахионовых грануляций. Менингиомы составляют около 22% от общего количества опухолей головного мозга.
Опухоли мозговых оболочек (менингиомы). Место исходного роста - клетки пахионовых грануляций. Менингиомы составляют около 22% от общего количества опухолей головного мозга.
Cлайд 14
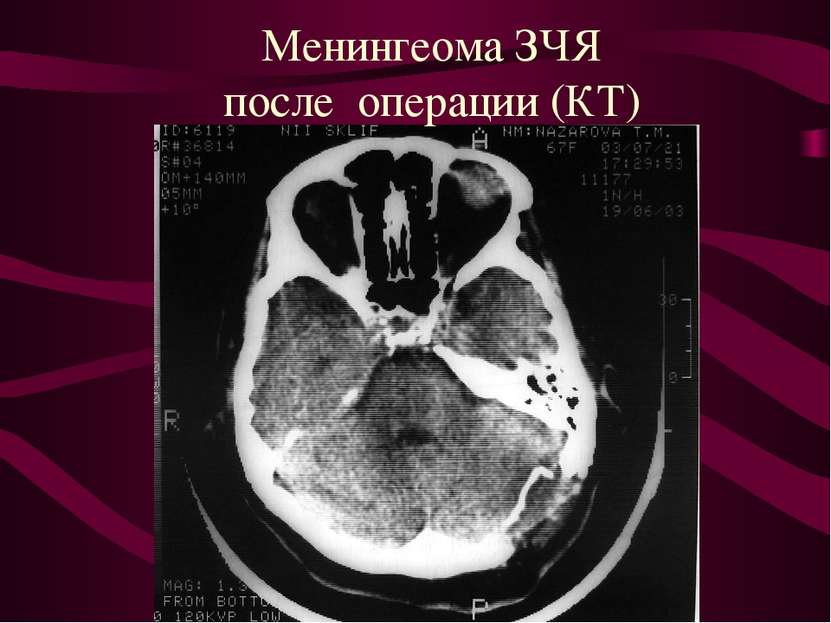
 Расположение менингеом Конвекситальные - 40-50%. Парасагиттальные ( фалькс, стенки ВСС) - 20 - 30%. Базальные (основание черепа ) - 20-30%.
Расположение менингеом Конвекситальные - 40-50%. Парасагиттальные ( фалькс, стенки ВСС) - 20 - 30%. Базальные (основание черепа ) - 20-30%.
Cлайд 21
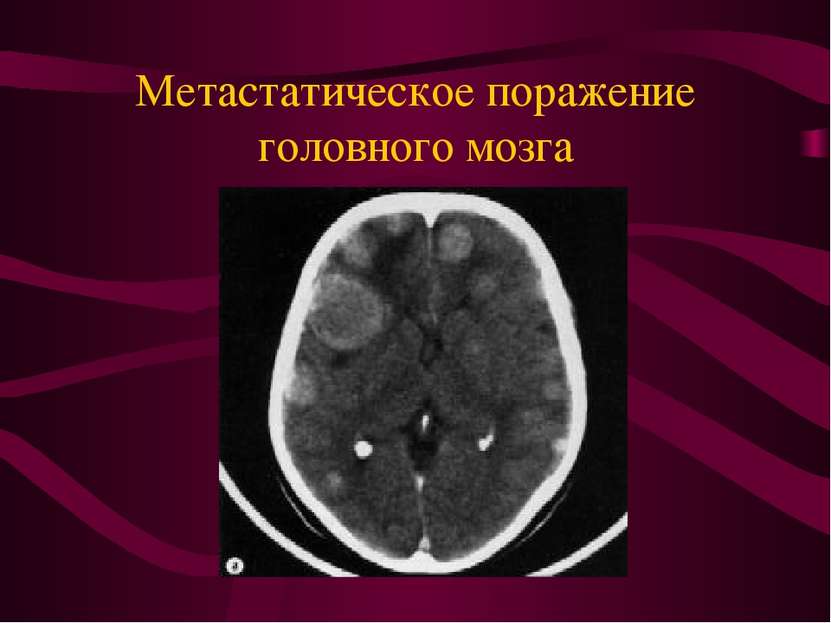
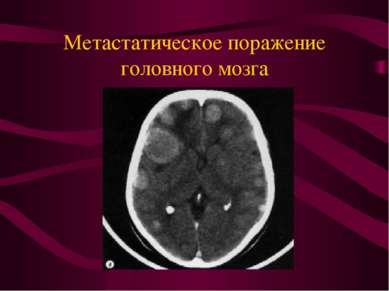
 Метастатические опухоли. По секционным данным метастазы в головной мозг наблюдаются у 25% умерших от рака.
Метастатические опухоли. По секционным данным метастазы в головной мозг наблюдаются у 25% умерших от рака.
Cлайд 22
 Основные источники метастатического поражения головного мозга. Рак легкого - 50% Рак молочной железы - 25-30%
Основные источники метастатического поражения головного мозга. Рак легкого - 50% Рак молочной железы - 25-30%
Cлайд 24
 Метастазы, требующие хирургического лечения составляют 8% от общего количества опухолей головного мозга. Хирургическое лечение показано при наличии единичного метастаза в головной мозг без признаков отдаленного метастазирования в другие органы.
Метастазы, требующие хирургического лечения составляют 8% от общего количества опухолей головного мозга. Хирургическое лечение показано при наличии единичного метастаза в головной мозг без признаков отдаленного метастазирования в другие органы.
Cлайд 26
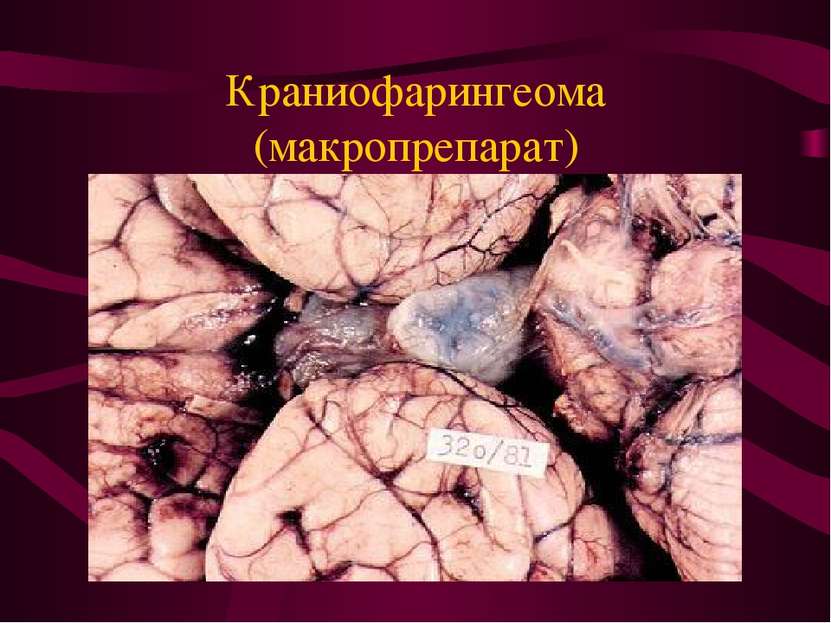
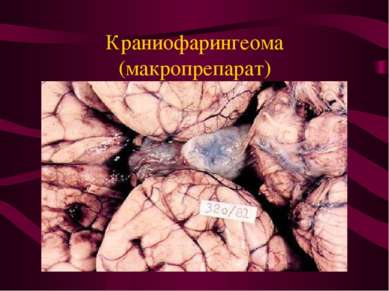
 Опухоли гипофиза. Составляют 4% всех внутричерепных опухолей. Опухоли растут из клеток железистой части гипофиза ( аденогипофиза) - аденомы. Эндокринно активные - 75%, неактивные - 25%. Расположены в хиазмально-селлярной области.
Опухоли гипофиза. Составляют 4% всех внутричерепных опухолей. Опухоли растут из клеток железистой части гипофиза ( аденогипофиза) - аденомы. Эндокринно активные - 75%, неактивные - 25%. Расположены в хиазмально-селлярной области.
Cлайд 29
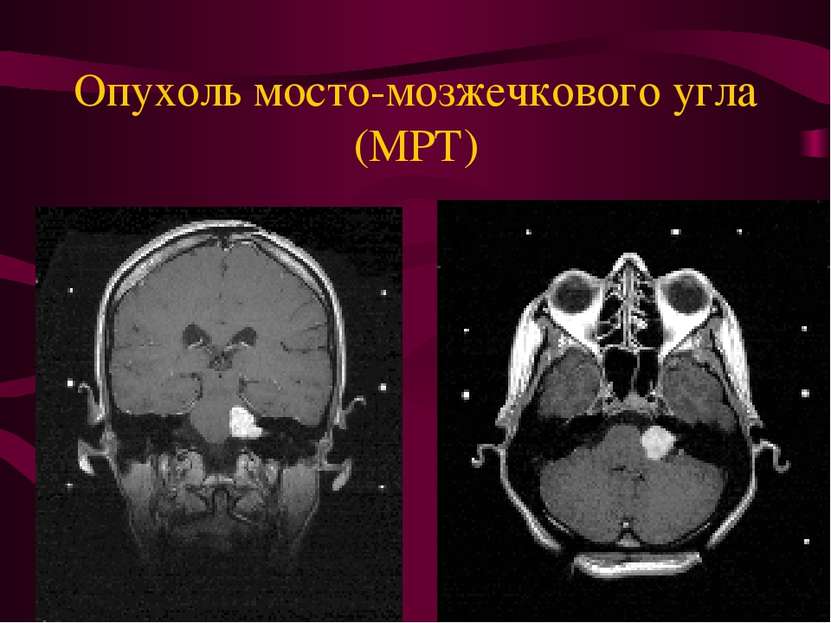
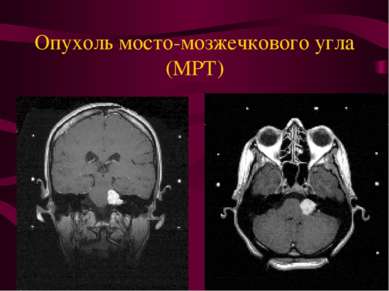
 Опухоли черепных нервов. Составляют 4% всех внутричерепных опухолей. Опухоли растут из шванновских клеток вестибулярной порции вестибулокохле -арного нерва - невриномы (шванномы). Расположены в пространстве между Варолиевым мостом и пирамидой (мосто-мозжечковаый угол).
Опухоли черепных нервов. Составляют 4% всех внутричерепных опухолей. Опухоли растут из шванновских клеток вестибулярной порции вестибулокохле -арного нерва - невриномы (шванномы). Расположены в пространстве между Варолиевым мостом и пирамидой (мосто-мозжечковаый угол).
Cлайд 33
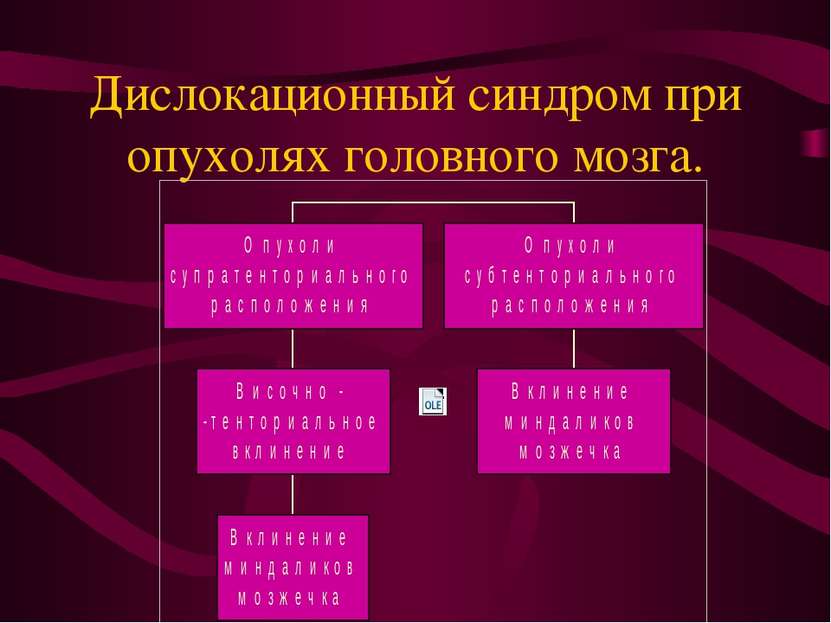
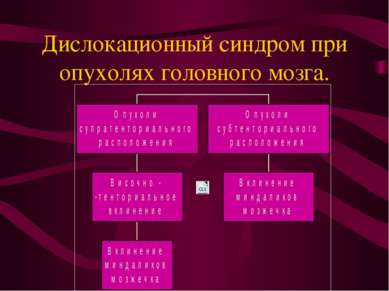
 Клиническая картина опухолей головного мозга. Синдром внутричерепной гипертензии Симптомы локального воздействия Дислокационный синдром.
Клиническая картина опухолей головного мозга. Синдром внутричерепной гипертензии Симптомы локального воздействия Дислокационный синдром.
Cлайд 36
 Клиническая картина опухоли VIII нерва. Поражение нервов мосто-мозжечкового угла и каудальной группы. Поражение гомолатерального полушария мозжечка.
Клиническая картина опухоли VIII нерва. Поражение нервов мосто-мозжечкового угла и каудальной группы. Поражение гомолатерального полушария мозжечка.
Cлайд 37
 Клиническая картина опухоли гипофиза. Хиазмальный синдром ( битемпоральная гемианопсия ). Эндокринные расстройства.
Клиническая картина опухоли гипофиза. Хиазмальный синдром ( битемпоральная гемианопсия ). Эндокринные расстройства.
Cлайд 38
 Клиническая картина синдрома внутричерепной гипертензии. Головная боль. Тошнота , рвота. Застойные диски зрительных нервов.
Клиническая картина синдрома внутричерепной гипертензии. Головная боль. Тошнота , рвота. Застойные диски зрительных нервов.
Cлайд 39
 Причины внутричерепной гипертензии при опухолях головного мозга. Объем опухолевой ткани. Размер зоны перифокального отека. Окклюзионная гидроцефалия.
Причины внутричерепной гипертензии при опухолях головного мозга. Объем опухолевой ткани. Размер зоны перифокального отека. Окклюзионная гидроцефалия.
Cлайд 40
 Окклюзионная гидроцефалия. Причины: 1.Внутрижелудочковые опухоли. 2.Опухоли задней черепной ямки.
Окклюзионная гидроцефалия. Причины: 1.Внутрижелудочковые опухоли. 2.Опухоли задней черепной ямки.
Cлайд 43
 Люмбальная пункция. Проведение ЛП при опухолях головного мозга противопоказано. В случаях проведения ЛП в анализе ликвора отмечается белково-клеточная диссоциация.
Люмбальная пункция. Проведение ЛП при опухолях головного мозга противопоказано. В случаях проведения ЛП в анализе ликвора отмечается белково-клеточная диссоциация.