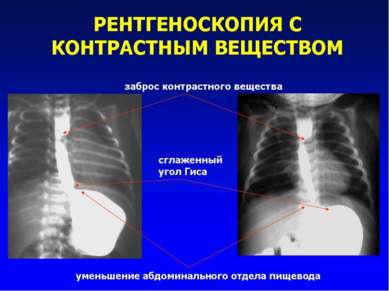
X
Код презентации скопируйте его
ИСТОРИЯ РАЗВИТИЯ ДЕТСКОЙ ХИРУРГИИ. ПОРОКИ РАЗВИТИЯ ПИЩЕВОДА У ДЕТЕЙ
Скачать эту презентациюПрезентация на тему ИСТОРИЯ РАЗВИТИЯ ДЕТСКОЙ ХИРУРГИИ. ПОРОКИ РАЗВИТИЯ ПИЩЕВОДА У ДЕТЕЙ
Скачать эту презентациюCлайд 1
 ИСТОРИЯ РАЗВИТИЯ ДЕТСКОЙ ХИРУРГИИ. ПОРОКИ РАЗВИТИЯ ПИЩЕВОДА У ДЕТЕЙ http://prezentacija.biz/
ИСТОРИЯ РАЗВИТИЯ ДЕТСКОЙ ХИРУРГИИ. ПОРОКИ РАЗВИТИЯ ПИЩЕВОДА У ДЕТЕЙ http://prezentacija.biz/
Cлайд 2
 Этапы развития детской хирургии в России Первый этап – госпитальный: открытие хирургических отделений в детских больницах. Второй этап – клинический: организация курсов и кафедр, открытие клиник хирургии детского возраста Третий этап - специализированный: открытие специализированных детских хирургических клиник (ортопедотравматологических, сердечно-сосудистых, урологических и др.)
Этапы развития детской хирургии в России Первый этап – госпитальный: открытие хирургических отделений в детских больницах. Второй этап – клинический: организация курсов и кафедр, открытие клиник хирургии детского возраста Третий этап - специализированный: открытие специализированных детских хирургических клиник (ортопедотравматологических, сердечно-сосудистых, урологических и др.)
Cлайд 3
 Первые отделения и клиники детской хирургии. До 1917 г. в России имелось всего 15 детских хирургических отделений. В 1869 г. в Петербурге открылось хирургическое отделение (зав. - Э. К. Вааль) при Больнице им. Ольденбургского (Детская больница им. К. А. Раухфуса) В 1876 г В Москве первое детское хирургическое отделение (зав. - В. И. Иршик ) было открыто. во Владимирской больнице, (Детская клиническая больница им. Святого Владимира) В 1887 г. открылось отделение в Ольгинской больнице, ныне Детская туберкулезная больница (зав. Л. П. Александров ) В 1897 г. - хирургическое отделение в Софийской б-це, ныне Детская больница им. Н. Ф. Филатова (зав. - Д. Е. Горохов ) В 1903 году - в Морозовской больнице В 1922 г. в Петрограде на базе Больницы им. К. А. Раухфуса в Советском клиническом институте для усовершенствования врачей организована кафедра детской хирургии, которой заведовали Ф. К. Вебер, а затем профессор Н. В. Шварц. В 20-е годы центром детской хирургии в Москве было отделение 1-й Детской клинической больницы, руководимое Т. П. Краснобаевым. В 1931 г. во 2-ом Московском медицинском институте организована кафедра детской хирургии (зав. К.Д. Есипов, В.П. Вознесенский, С.Д. Терновский, Ю.Ф. Исаков)
Первые отделения и клиники детской хирургии. До 1917 г. в России имелось всего 15 детских хирургических отделений. В 1869 г. в Петербурге открылось хирургическое отделение (зав. - Э. К. Вааль) при Больнице им. Ольденбургского (Детская больница им. К. А. Раухфуса) В 1876 г В Москве первое детское хирургическое отделение (зав. - В. И. Иршик ) было открыто. во Владимирской больнице, (Детская клиническая больница им. Святого Владимира) В 1887 г. открылось отделение в Ольгинской больнице, ныне Детская туберкулезная больница (зав. Л. П. Александров ) В 1897 г. - хирургическое отделение в Софийской б-це, ныне Детская больница им. Н. Ф. Филатова (зав. - Д. Е. Горохов ) В 1903 году - в Морозовской больнице В 1922 г. в Петрограде на базе Больницы им. К. А. Раухфуса в Советском клиническом институте для усовершенствования врачей организована кафедра детской хирургии, которой заведовали Ф. К. Вебер, а затем профессор Н. В. Шварц. В 20-е годы центром детской хирургии в Москве было отделение 1-й Детской клинической больницы, руководимое Т. П. Краснобаевым. В 1931 г. во 2-ом Московском медицинском институте организована кафедра детской хирургии (зав. К.Д. Есипов, В.П. Вознесенский, С.Д. Терновский, Ю.Ф. Исаков)
Cлайд 5
 ИСТОРИЯ РАЗВИТИЯ ДЕТСКОЙ ХИРУРГИИ НА СТАВРОПОЛЬЕ 1977г. Приказом Министерства здравоохранения РСФСР на педиатрическом факультете Ставропольского государственного медицинского института был организован курс детской хирургии (зав. Курсом - доцент, к.м.н. Вереютин Ю.М.) 1979г. На курсе введена двухгодичная подготовка врачей-детских хирургов для практического здравоохранения через субординатуру и интерна-туру. Занятия с субординаторами и интернами проводили наиболее опытные хирурги: Вереютин Ю.М., Редько Н.И., Доронин В.Ф. 1995г. Приказом по Ставропольской государственной медицинской академии курс детской хирургии был преобразован в кафедру детской хирургии с ортопедией и травматологией. В связи с этим в состав кафедры влились новые кадры - профессор, д.м.н. Пожарский В.П. и доцент к.м.н. Панфилов Ю.В., ученики известного хирурга, ортопеда-травматолога профессора М.С. Макарова. 2005г. Кафедру возглавил выпускник Ставропольской медицинской академии профессор кафедры детской хирургии, д.м.н. Минаев С.В.
ИСТОРИЯ РАЗВИТИЯ ДЕТСКОЙ ХИРУРГИИ НА СТАВРОПОЛЬЕ 1977г. Приказом Министерства здравоохранения РСФСР на педиатрическом факультете Ставропольского государственного медицинского института был организован курс детской хирургии (зав. Курсом - доцент, к.м.н. Вереютин Ю.М.) 1979г. На курсе введена двухгодичная подготовка врачей-детских хирургов для практического здравоохранения через субординатуру и интерна-туру. Занятия с субординаторами и интернами проводили наиболее опытные хирурги: Вереютин Ю.М., Редько Н.И., Доронин В.Ф. 1995г. Приказом по Ставропольской государственной медицинской академии курс детской хирургии был преобразован в кафедру детской хирургии с ортопедией и травматологией. В связи с этим в состав кафедры влились новые кадры - профессор, д.м.н. Пожарский В.П. и доцент к.м.н. Панфилов Ю.В., ученики известного хирурга, ортопеда-травматолога профессора М.С. Макарова. 2005г. Кафедру возглавил выпускник Ставропольской медицинской академии профессор кафедры детской хирургии, д.м.н. Минаев С.В.
Cлайд 7
 ПРОФЕССОРСКО-ПРЕПОДАВАТЕЛЬСКИЙ СОСТАВ КАФЕДРЫ ДЕТСКОЙ ХИРУРГИИ Зав. кафедрой, профессор, д.м.н. Минаев С.В.
ПРОФЕССОРСКО-ПРЕПОДАВАТЕЛЬСКИЙ СОСТАВ КАФЕДРЫ ДЕТСКОЙ ХИРУРГИИ Зав. кафедрой, профессор, д.м.н. Минаев С.В.
Cлайд 8
 ПРОФЕССОРСКО-ПРЕПОДАВАТЕЛЬСКИЙ СОСТАВ КАФЕДРЫ ДЕТСКОЙ ХИРУРГИИ Профессор кафедры, д.м.н. Пожарский В.П. Доцент кафедры, к.м.н. Доронин В.Ф.
ПРОФЕССОРСКО-ПРЕПОДАВАТЕЛЬСКИЙ СОСТАВ КАФЕДРЫ ДЕТСКОЙ ХИРУРГИИ Профессор кафедры, д.м.н. Пожарский В.П. Доцент кафедры, к.м.н. Доронин В.Ф.
Cлайд 9
 ПРОФЕССОРСКО-ПРЕПОДАВАТЕЛЬСКИЙ СОСТАВ КАФЕДРЫ ДЕТСКОЙ ХИРУРГИИ ассистент, к.м.н. Тимофеев С.В. ассистент, к.м.н. Доронин Ф.В. ассистент, к.м.н. Исаева А.В.
ПРОФЕССОРСКО-ПРЕПОДАВАТЕЛЬСКИЙ СОСТАВ КАФЕДРЫ ДЕТСКОЙ ХИРУРГИИ ассистент, к.м.н. Тимофеев С.В. ассистент, к.м.н. Доронин Ф.В. ассистент, к.м.н. Исаева А.В.
Cлайд 10
 ОСНОВНЫЕ НАУЧНО-ПРАКТИЧЕСКИЕ НАПРАВЛЕНИЯ РАБОТЫ КАФЕДРЫ ДЕТСКОЙ ХИРУРГИИ СтГМА 1) хирургия пороков развития и заболевания органов брюшной полости (портальная гипертензия, спаечная болезнь) 2) торакальная хирургия (эхинококкоз, ГЭР) 3) андрология и урология (острые заболевания яичка, варикоцеле, профилактика мужского бесплодия) 4) гематогенный остеомиелит 5) сколиотическая болезнь у детей
ОСНОВНЫЕ НАУЧНО-ПРАКТИЧЕСКИЕ НАПРАВЛЕНИЯ РАБОТЫ КАФЕДРЫ ДЕТСКОЙ ХИРУРГИИ СтГМА 1) хирургия пороков развития и заболевания органов брюшной полости (портальная гипертензия, спаечная болезнь) 2) торакальная хирургия (эхинококкоз, ГЭР) 3) андрология и урология (острые заболевания яичка, варикоцеле, профилактика мужского бесплодия) 4) гематогенный остеомиелит 5) сколиотическая болезнь у детей
Cлайд 12
 СТРУКТУРА ДЕТСКОЙ ХИРУРГИЧЕСКОЙ ПОМОЩИ В РОССИЙСКОЙ ФЕДЕРАЦИИ Общепедиатрическое поликлиническое отделение Центральная районная больница Краевая/областная детская клиническая больница (хирургическое, травматолого-ортопедическое, урологическое, челюстно-лицевое, нейрохирургическое отделения) Республиканская детская клиническая больница (г. Москва)
СТРУКТУРА ДЕТСКОЙ ХИРУРГИЧЕСКОЙ ПОМОЩИ В РОССИЙСКОЙ ФЕДЕРАЦИИ Общепедиатрическое поликлиническое отделение Центральная районная больница Краевая/областная детская клиническая больница (хирургическое, травматолого-ортопедическое, урологическое, челюстно-лицевое, нейрохирургическое отделения) Республиканская детская клиническая больница (г. Москва)
Cлайд 13
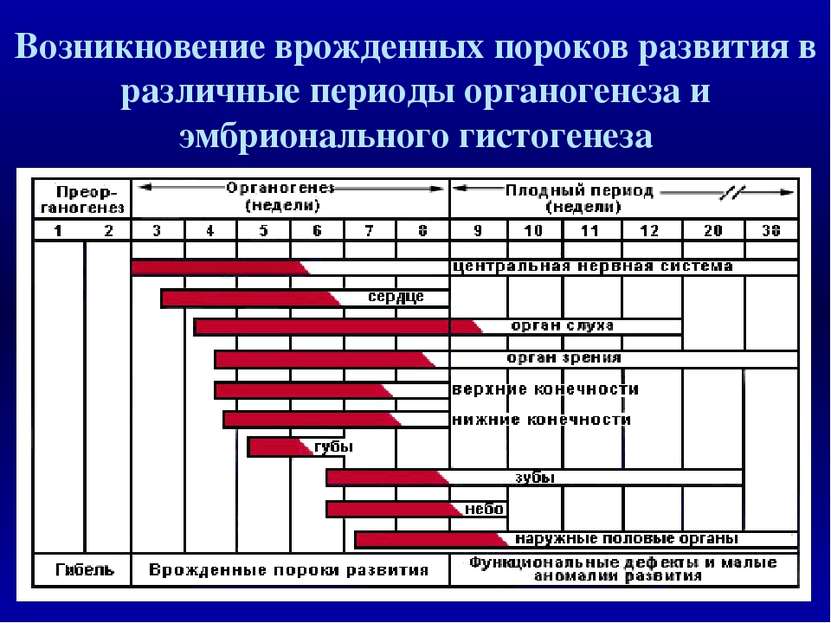
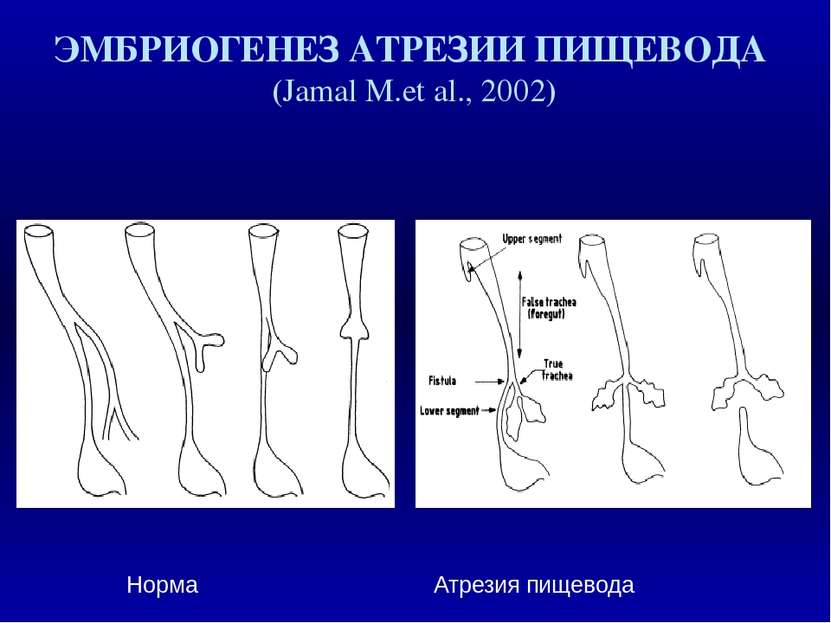
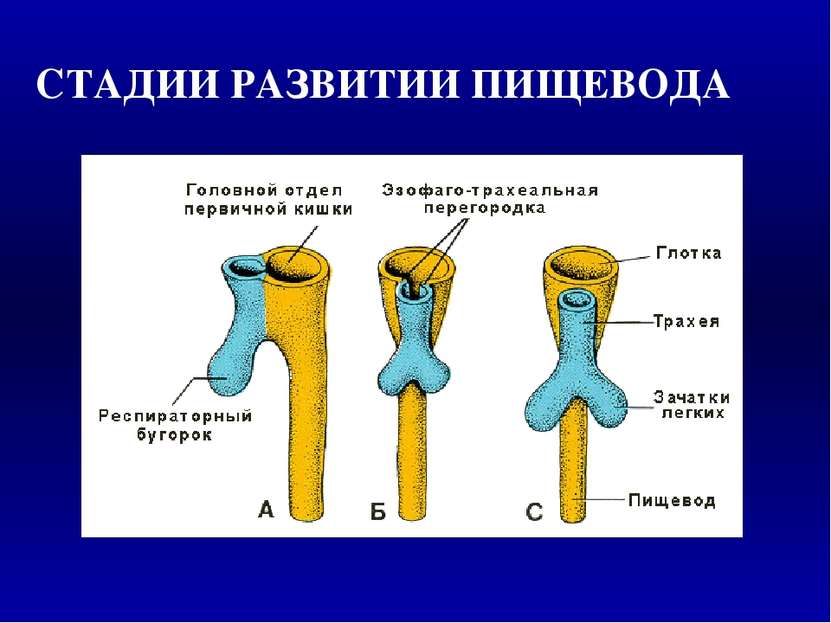
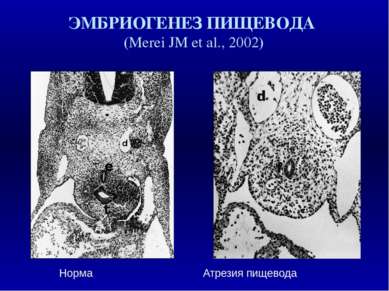
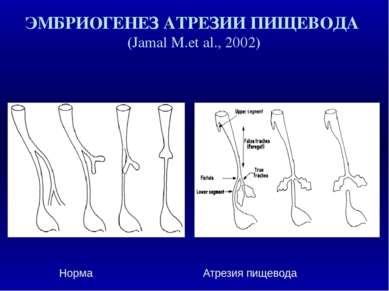
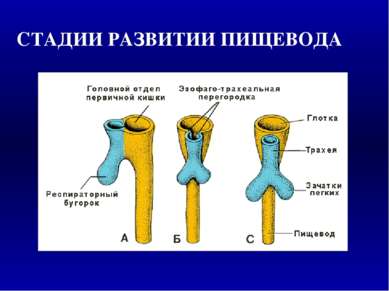
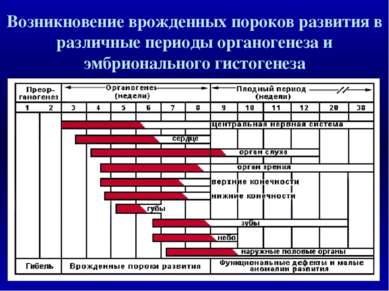 Возникновение врожденных пороков развития в различные периоды органогенеза и эмбрионального гистогенеза
Возникновение врожденных пороков развития в различные периоды органогенеза и эмбрионального гистогенеза
Cлайд 14
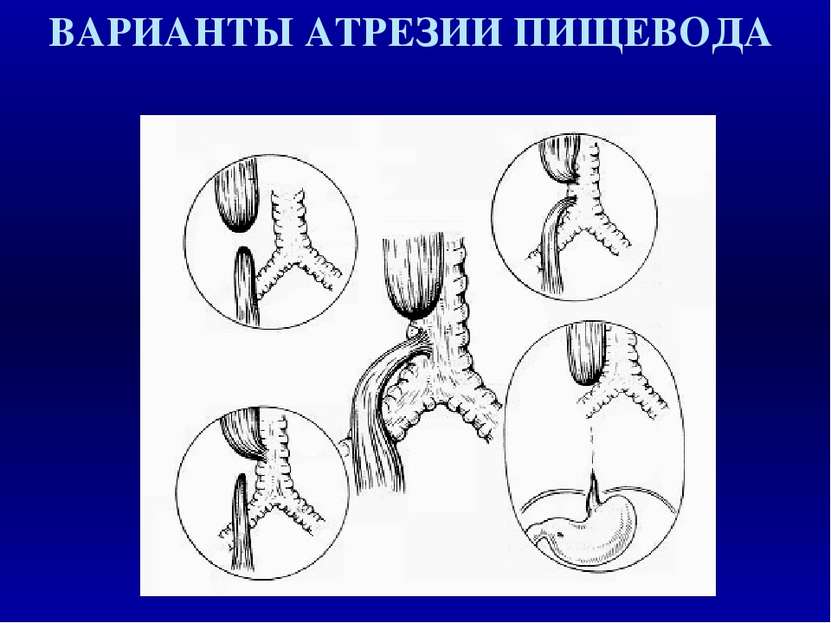
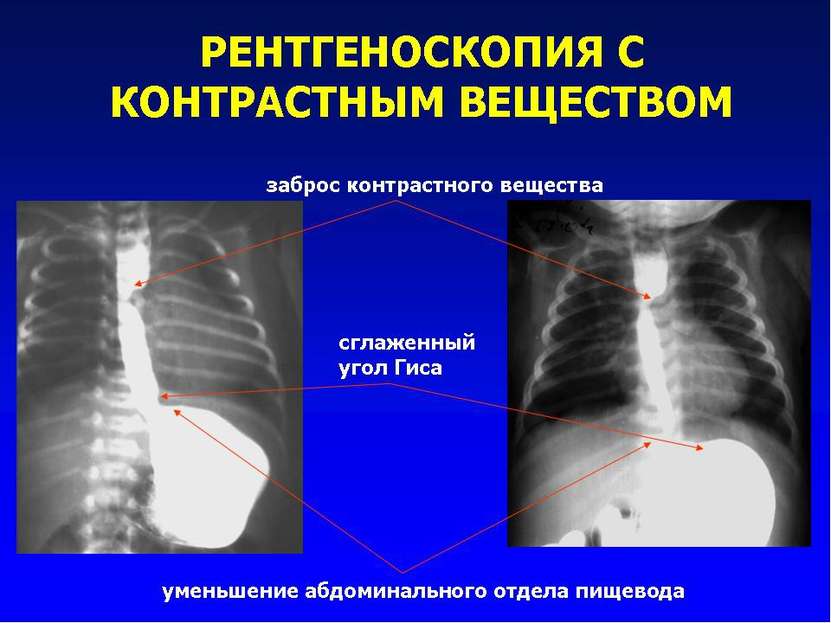
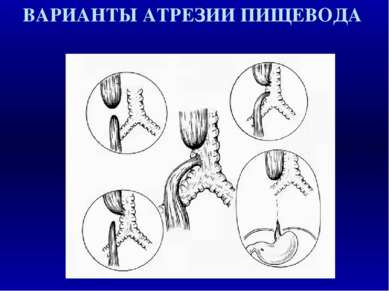
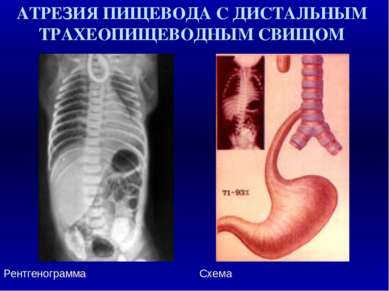
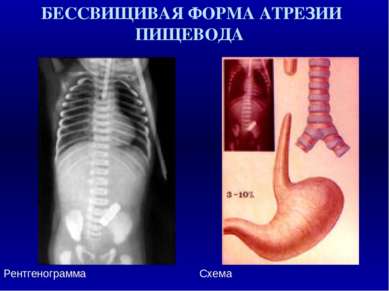
 АТРЕЗИЯ ПИЩЕВОДА И ТРАХЕО - ПИЩЕВОДНЫЙ СВИЩ: СОЧЕТАННЫЕ ДЕФЕКТЫ Врожденные дефекты Частота в % Врожденные пороки сердца 29 - 37 Аноректальные дефекты 11 - 17 Дефекты скелета/ позвоночника 10 - 49 Мочеполовые аномалии 11 - 28 Желудочно - кишечные дефекты 8 - 13
АТРЕЗИЯ ПИЩЕВОДА И ТРАХЕО - ПИЩЕВОДНЫЙ СВИЩ: СОЧЕТАННЫЕ ДЕФЕКТЫ Врожденные дефекты Частота в % Врожденные пороки сердца 29 - 37 Аноректальные дефекты 11 - 17 Дефекты скелета/ позвоночника 10 - 49 Мочеполовые аномалии 11 - 28 Желудочно - кишечные дефекты 8 - 13
Cлайд 15
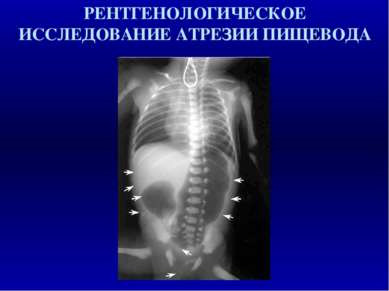
 АТРЕЗИЯ ПИШЕВОДА И ТРАХЕОПИЩЕВОДНЫЙ СВИЩ: СИНДРОМАЛЬНЫЕ ФОРМЫ VACTER ассоциация Vertebral, Anorektal, Сardical, Тracheo - Esophageal fistula, Renal/Radial CHARGE ассоциация Coloboma, Heart defects, Atresia choanae, Retarted growth, Genital hypoplasia, Ear anomalies Окуло-аурикуло-вертебральный спектр Ассиметрия лица, микротия, тугоухость, полупозвонки, эпибульбарный дермоид, микрофтальм, незаращение губы/ неба, макростомия, порок сердца, аномалияпочек, дефекты ребер ОПИТЦА синдром Гипертелоризм, гипоспадия/ "расщепленная" мошонка, аноректальные дефекты, пороки сердца, незаращение губы/ неба ХРОМОСОМНЫЕ СИНДРОМЫ: Синдром Дауна, синдром Эдвардса (трисомия 18)
АТРЕЗИЯ ПИШЕВОДА И ТРАХЕОПИЩЕВОДНЫЙ СВИЩ: СИНДРОМАЛЬНЫЕ ФОРМЫ VACTER ассоциация Vertebral, Anorektal, Сardical, Тracheo - Esophageal fistula, Renal/Radial CHARGE ассоциация Coloboma, Heart defects, Atresia choanae, Retarted growth, Genital hypoplasia, Ear anomalies Окуло-аурикуло-вертебральный спектр Ассиметрия лица, микротия, тугоухость, полупозвонки, эпибульбарный дермоид, микрофтальм, незаращение губы/ неба, макростомия, порок сердца, аномалияпочек, дефекты ребер ОПИТЦА синдром Гипертелоризм, гипоспадия/ "расщепленная" мошонка, аноректальные дефекты, пороки сердца, незаращение губы/ неба ХРОМОСОМНЫЕ СИНДРОМЫ: Синдром Дауна, синдром Эдвардса (трисомия 18)
Cлайд 16
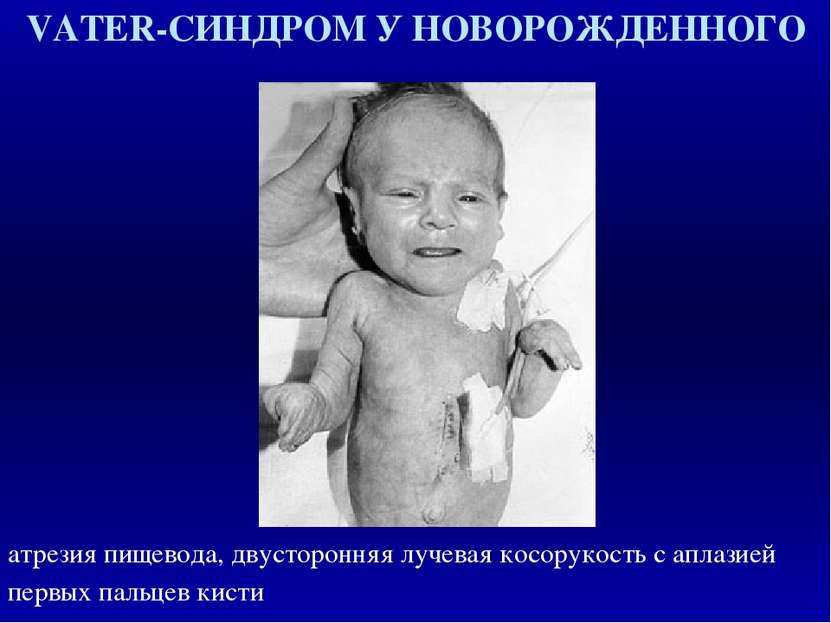
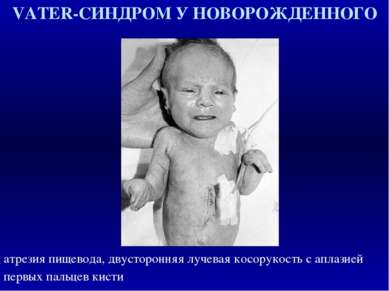 VATER-СИНДРОМ У НОВОРОЖДЕННОГО атрезия пищевода, двусторонняя лучевая косорукость с аплазией первых пальцев кисти
VATER-СИНДРОМ У НОВОРОЖДЕННОГО атрезия пищевода, двусторонняя лучевая косорукость с аплазией первых пальцев кисти
Cлайд 29
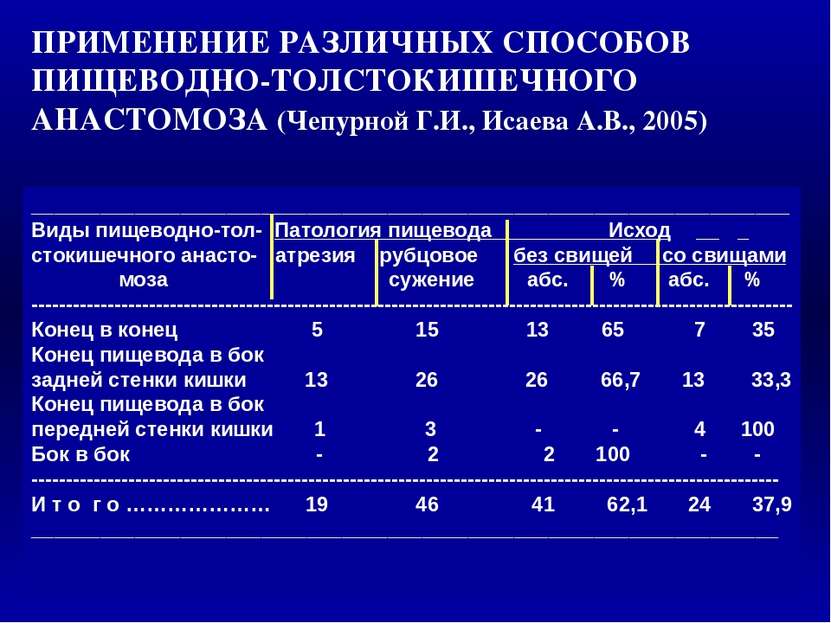
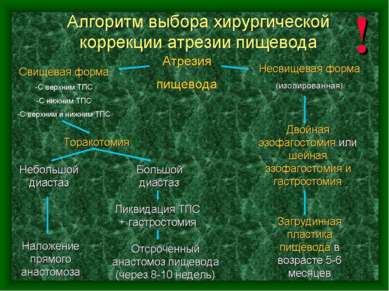
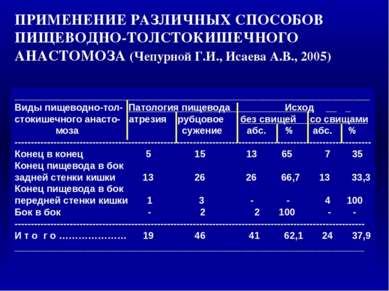 __________________________________________________________________ Виды пищеводно-тол- Патология пищевода Исход _ стокишечного анасто- атрезия рубцовое без свищей со свищами моза сужение абс. % абс. % -------------------------------------------------------------------------------------------------------------- Конец в конец 5 15 13 65 7 35 Конец пищевода в бок задней стенки кишки 13 26 26 66,7 13 33,3 Конец пищевода в бок передней стенки кишки 1 3 - - 4 100 Бок в бок - 2 2 100 - - ------------------------------------------------------------------------------------------------------------ И т о г о ………………… 19 46 41 62,1 24 37,9 _________________________________________________________________ ПРИМЕНЕНИЕ РАЗЛИЧНЫХ СПОСОБОВ ПИЩЕВОДНО-ТОЛСТОКИШЕЧНОГО АНАСТОМОЗА (Чепурной Г.И., Исаева А.В., 2005) 1
__________________________________________________________________ Виды пищеводно-тол- Патология пищевода Исход _ стокишечного анасто- атрезия рубцовое без свищей со свищами моза сужение абс. % абс. % -------------------------------------------------------------------------------------------------------------- Конец в конец 5 15 13 65 7 35 Конец пищевода в бок задней стенки кишки 13 26 26 66,7 13 33,3 Конец пищевода в бок передней стенки кишки 1 3 - - 4 100 Бок в бок - 2 2 100 - - ------------------------------------------------------------------------------------------------------------ И т о г о ………………… 19 46 41 62,1 24 37,9 _________________________________________________________________ ПРИМЕНЕНИЕ РАЗЛИЧНЫХ СПОСОБОВ ПИЩЕВОДНО-ТОЛСТОКИШЕЧНОГО АНАСТОМОЗА (Чепурной Г.И., Исаева А.В., 2005) 1
Cлайд 30
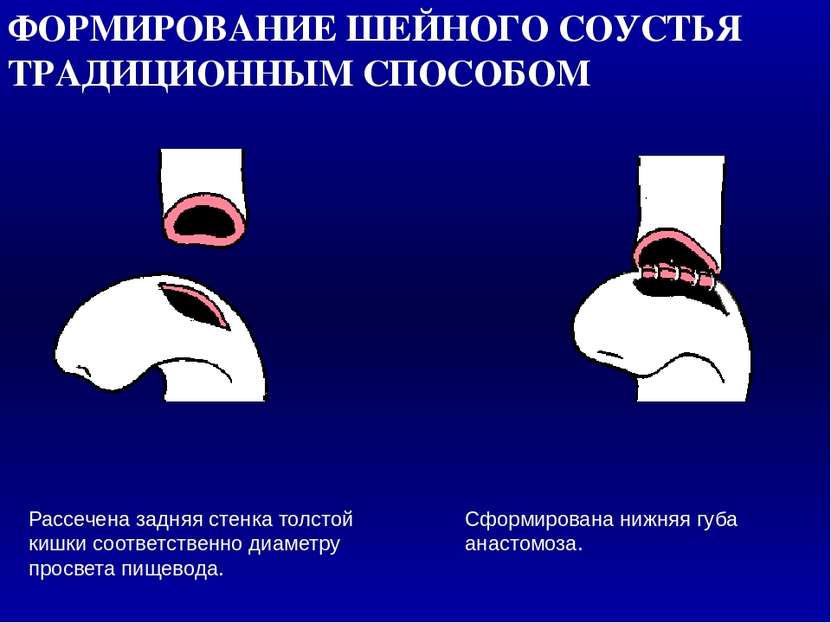
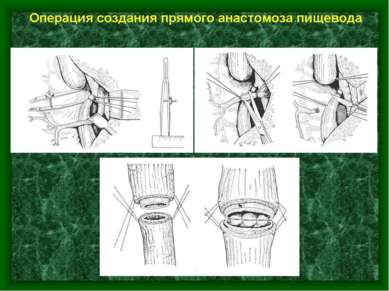
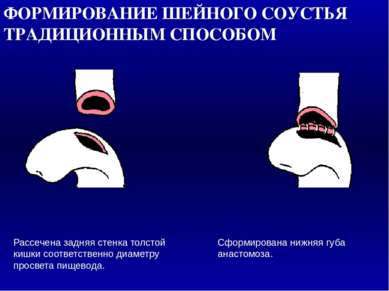 ФОРМИРОВАНИЕ ШЕЙНОГО СОУСТЬЯ ТРАДИЦИОННЫМ СПОСОБОМ Рассечена задняя стенка толстой кишки соответственно диаметру просвета пищевода. Сформирована нижняя губа анастомоза. 1
ФОРМИРОВАНИЕ ШЕЙНОГО СОУСТЬЯ ТРАДИЦИОННЫМ СПОСОБОМ Рассечена задняя стенка толстой кишки соответственно диаметру просвета пищевода. Сформирована нижняя губа анастомоза. 1
Cлайд 31
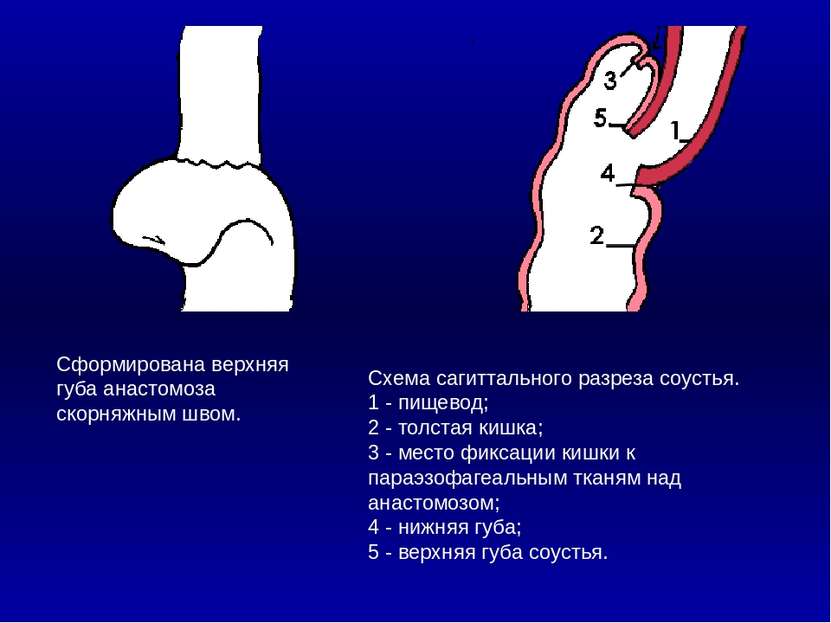
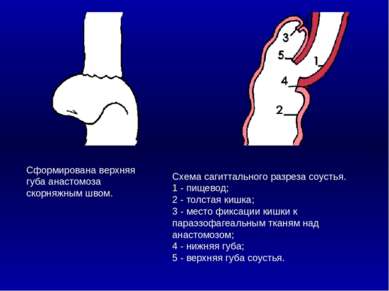 Сформирована верхняя губа анастомоза скорняжным швом. Схема сагиттального разреза соустья. 1 - пищевод; 2 - толстая кишка; 3 - место фиксации кишки к параэзофагеальным тканям над анастомозом; 4 - нижняя губа; 5 - верхняя губа соустья. 1
Сформирована верхняя губа анастомоза скорняжным швом. Схема сагиттального разреза соустья. 1 - пищевод; 2 - толстая кишка; 3 - место фиксации кишки к параэзофагеальным тканям над анастомозом; 4 - нижняя губа; 5 - верхняя губа соустья. 1
Cлайд 37
 НЕОТЛОЖНАЯ ПОМОЩЬ И ОРГАНИЗАЦИЯ ТРАНСПОРТИРОВКИ НОВОРОЖДЁННЫХ С ХИРУРГИЧЕСКОЙ ПАТОЛОГИЕЙ Общие правила При подозрении на порок развития, требующий неотложной хирургической помощи, новорождённого из родильного дома немедленно направляют в детское хирургическое отделение без предварительного согласования с ТМО, минуя нижестоящие этапы. Вопрос о переводе согласуется через РКЦ (или санитарную авиацию) с дежурным детским хирургом. Транспортировка осуществляется медицинским работником без сопровождения матери ребёнка.
НЕОТЛОЖНАЯ ПОМОЩЬ И ОРГАНИЗАЦИЯ ТРАНСПОРТИРОВКИ НОВОРОЖДЁННЫХ С ХИРУРГИЧЕСКОЙ ПАТОЛОГИЕЙ Общие правила При подозрении на порок развития, требующий неотложной хирургической помощи, новорождённого из родильного дома немедленно направляют в детское хирургическое отделение без предварительного согласования с ТМО, минуя нижестоящие этапы. Вопрос о переводе согласуется через РКЦ (или санитарную авиацию) с дежурным детским хирургом. Транспортировка осуществляется медицинским работником без сопровождения матери ребёнка.
Cлайд 38
 НЕОТЛОЖНАЯ ПОМОЩЬ И ОРГАНИЗАЦИЯ ТРАНСПОРТИРОВКИ НОВОРОЖДЁННЫХ С ХИРУРГИЧЕСКОЙ ПАТОЛОГИЕЙ Общие правила Перед транспортировкой всем детям проводят ингаляции увлажнённого кислорода. По показаниям назначают кардиотропные средства. При парезе кишечника в прямую кишку вводят толстую газоотводную трубку. Обязательным является назначение антибиотиков (полусинтетических пенициллинов) и викасола (10 мг/сут) для профилактики воспалительных осложнений и геморрагического синдрома. Транспортировка не должна прерывать начатых в роддоме лечебных мероприятий. Следует избегать охлаждения, для чего на конечности ребёнка можно надевать тёплые ватные манжетки. Грелки следует применять с осторожностью во избежание ожога. Для обеспечения более комфортного теплового режима лучше пользоваться специальными обогреваемыми транспортными кювезами.
НЕОТЛОЖНАЯ ПОМОЩЬ И ОРГАНИЗАЦИЯ ТРАНСПОРТИРОВКИ НОВОРОЖДЁННЫХ С ХИРУРГИЧЕСКОЙ ПАТОЛОГИЕЙ Общие правила Перед транспортировкой всем детям проводят ингаляции увлажнённого кислорода. По показаниям назначают кардиотропные средства. При парезе кишечника в прямую кишку вводят толстую газоотводную трубку. Обязательным является назначение антибиотиков (полусинтетических пенициллинов) и викасола (10 мг/сут) для профилактики воспалительных осложнений и геморрагического синдрома. Транспортировка не должна прерывать начатых в роддоме лечебных мероприятий. Следует избегать охлаждения, для чего на конечности ребёнка можно надевать тёплые ватные манжетки. Грелки следует применять с осторожностью во избежание ожога. Для обеспечения более комфортного теплового режима лучше пользоваться специальными обогреваемыми транспортными кювезами.
Cлайд 39
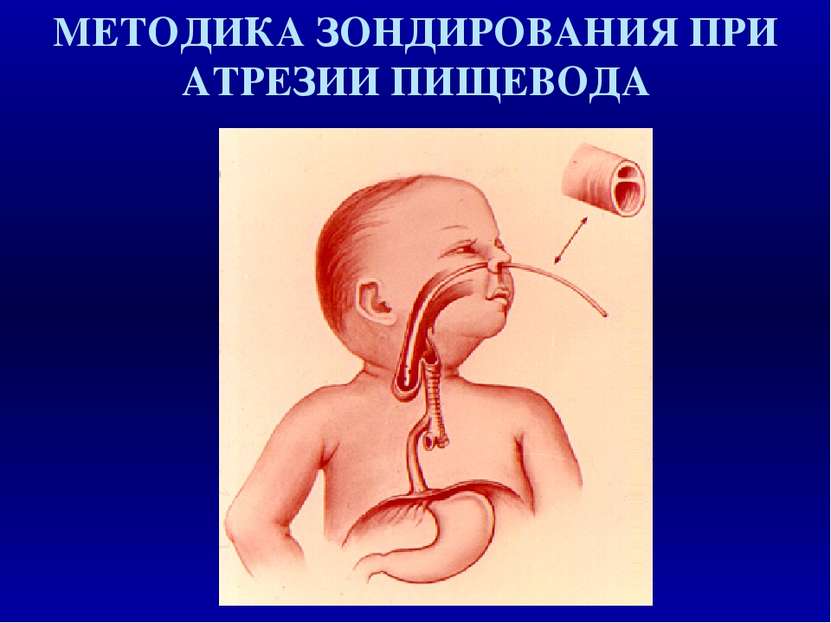
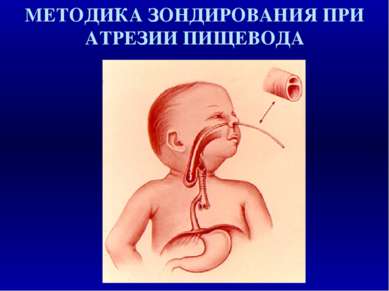
 При пороках развития, проявляющихся острой дыхательной недостаточностью необходимо немедленно осмотреть ротовую полость, удалить слизь, прозондировать носовые ходы и пищевод. При атрезии пищевода ребёнку необходимо произвести интубацию трахеи и с интубационной трубкой отправить ребёнка в центр. Ребёнка транспортируют в вертикальном положении с постоянной оксигенацией, при этом каждые 10 - 15 минут производят удаление слизи из ротоглотки и верхнего отдела пищевода через катетер №8 - 10 (резиновой грушей или шприцем).
При пороках развития, проявляющихся острой дыхательной недостаточностью необходимо немедленно осмотреть ротовую полость, удалить слизь, прозондировать носовые ходы и пищевод. При атрезии пищевода ребёнку необходимо произвести интубацию трахеи и с интубационной трубкой отправить ребёнка в центр. Ребёнка транспортируют в вертикальном положении с постоянной оксигенацией, при этом каждые 10 - 15 минут производят удаление слизи из ротоглотки и верхнего отдела пищевода через катетер №8 - 10 (резиновой грушей или шприцем).